Возбудитель туберкулеза — микобактерия, она же — палочка Коха, очень устойчива. Она может жить до 7 лет во влажных и темных местах, до 5 месяцев сохраняется, в воде, до 2 месяцев — среди уличной пыли, до 2 недель — в некипяченом молоке, до 1 года — в сливочном масле или сыре.
К сорока годам носителями микобактерий становится от 70 до 90% населения. К счастью, не у всех развивается болезнь.
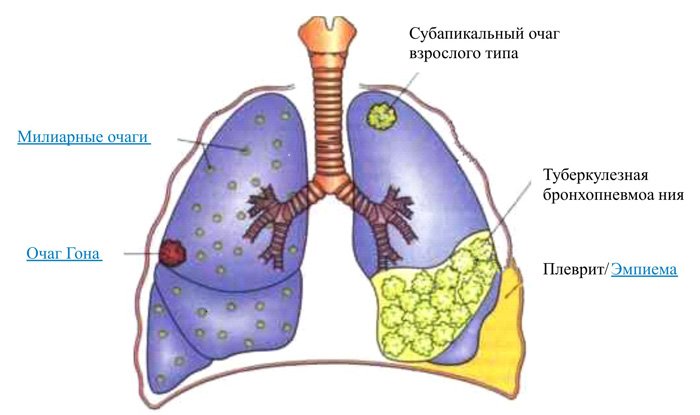
При нормальном иммунитете палочка Коха существует в виде так называемого «скрытого резервуара»: заболевают лишь 10% носителей. У части из них возникает первичный туберкулез, который после лечения стихает, у кого-то очаг заживает бессимптомно, оставляя после себя кальцинат, определяемый только на рентгенограммах.
Краткая характеристика
Вторичный, или послепервичный, туберкулез обычно развивается у взрослых людей, которые уже перенесли туберкулез — либо бессимптомно, либо выздоровев после проведенного лечения первичного комплекса.
Развитие вторичного туберкулеза возможно двумя путями:
 При резком снижении иммунитета активизируются уже имеющиеся в организме палочки Коха, оставшиеся после перенесенной первичной инфекции, к примеру, в кальцинированных лимфатических узлах.
При резком снижении иммунитета активизируются уже имеющиеся в организме палочки Коха, оставшиеся после перенесенной первичной инфекции, к примеру, в кальцинированных лимфатических узлах.- Когда человек заражается повторно при плотном и длительном контакте с больным туберкулезом (суперинфекция)
Причинами снижения иммунитета могут быть гормональные перестройки организма или прием некоторых гормональных препаратов, заболевания (сахарный диабет, ВИЧ), стрессы, вредные привычки.
В 90% случаев вторичный туберкулез развивается в легких. Поначалу рецидив туберкулеза протекает бессимптомно и, как правило, диагностируется во время флюорографии, что становится неожиданностью для пациента.
Чаще всего вторичный туберкулез легких развивается по следующей схеме:
- формируется очаг, обычно в верхней доле легкого;
- воспаление распространяется в тканях;
- развивается некроз легочной ткани (казеоз);
- некротизированные ткани выкашливаются в виде жидких творожистых (казеозных) масс, на их месте остается полость;
- распространение микобактерий из полости переносит процесс в другое легкое, в котором также развиваются полости;
- если лечение эффективно и пациент выздоравливает, на месте полостей образуется рубцовая (фиброзная) ткань.
 Исход вторичного туберкулеза сильно зависит от того, насколько своевременно начато комплексное лечение противотуберкулезными препаратами. Поэтому очень важно своевременно выявить болезнь. Россия входит в двадцатку стран с наибольшим распространением туберкулеза.
Исход вторичного туберкулеза сильно зависит от того, насколько своевременно начато комплексное лечение противотуберкулезными препаратами. Поэтому очень важно своевременно выявить болезнь. Россия входит в двадцатку стран с наибольшим распространением туберкулеза.
К сожалению, заболевание давно вышло за пределы маргинальных слоев населения: заключенных, бездомных, алкоголиков и наркоманов. Сейчас в нашей стране туберкулезом часто болеют молодые люди из обеспеченных слоев населения, учителя, врачи. Заразиться можно и не ведя асоциального образа жизни.
к оглавлению ↑Формы рецидивирующего туберкулеза
Формы вторичного туберкулеза могут взаимоизменяться, переходя одна в другую.
 По клиническим и патоморфологическим проявлениям выделяют:
По клиническим и патоморфологическим проявлениям выделяют:
- очаговый;
- туберкулома;
- инфильтративный;
- казеозная пневмония;
- кавернозный туберкулез;
- фибринозно-кавернозный туберкулез;
- цирротический туберкулез.
Очаговый туберкулез
При этой форме процесс ограничивается 1-2 участками (очагами) небольшого размера в пределах одного сегмента легкого. Чаще всего поражается 1, 2 или 6 сегмент, которые менее подвижны по сравнению с другими и недостаточно вентилируются.
Если очаг сообщается с бронхом, развивается открытая форма туберкулеза. От такого больного могут заражаться окружающие.
Очаговый легочный туберкулез может быть:
- Мягкоочаговым (свежим);
- Фиброзно-очаговым (хроническим).
Фиброзно-очаговый туберкулез возникает на месте старых заживающих, иногда даже кальцинированных очагов.
Клинически симптомы обычно не выражены, и болезнь выявляется только на профилактической флюорографии или рентгенографии грудной клетки. Изредка могут появиться признаки интоксикации:
concrete patio cost. Консультация психолога.
- утомляемость;
- потливость;
- слабость;
- потеря веса.
Становится положительной проба Манту, объективно при осмотре каких-либо специфических изменений не выявляется. Обычно хорошо излечивается. После лечения очаги либо полностью рассасываются, либо фиброзируются, при этом на рентгенограмме легких видны остаточные изменения в виде плотных теней.
к оглавлению ↑Туберкулома легких
Частота этой формы туберкулеза — около 2,5%, чаще больные — мужчины 20-35 лет.
Обычно туберкулемы легких возникают при дальнейшем развитии очагового либо инфильтративного туберкулеза, изредка появляются как самостоятельная форма.
Туберкулема — это двухслойная фиброзная капсула, внутри которой формируются казеозные массы. Чаще встречается в правом легком. Может разрастаться, разрушаясь изнутри, создавать конгломераты. При регрессии процесса туберкулема усыхает, разделяясь на отдельные очаги, на месте которых потом формируются рубчики, заметные на рентгенограммах.
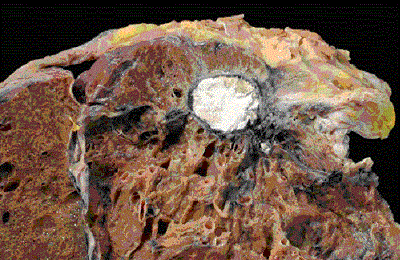 Эта форма также чаще всего бессимптомна или проявляет себя только интоксикацией (при прогрессировании процесса), но при распаде туберкулемы врач может выслушать единичные мелкопузырчатые хрипы. Клинические анализы крови без изменений, проба Манту положительная.
Эта форма также чаще всего бессимптомна или проявляет себя только интоксикацией (при прогрессировании процесса), но при распаде туберкулемы врач может выслушать единичные мелкопузырчатые хрипы. Клинические анализы крови без изменений, проба Манту положительная.
На рентгенограммах определяется округлая тень с четкими границами в случае стабильной туберкулеме и нечеткими при прогрессирующей. Туберкулему легких необходимо дифференцировать с опухолями легких, как доброкачественными, так и злокачественными, эхинококкозом, аспергилломами, заполненными кистами.
Лекарственная терапия проводится 4 месяца и чаще всего бывает неэффективна, после чего показана операция — удаление пораженного сегмента легкого.
к оглавлению ↑Инфильтративный туберкулез
Самый частый вариант развития вторичного туберкулеза, встречается в 60-70% случаев.
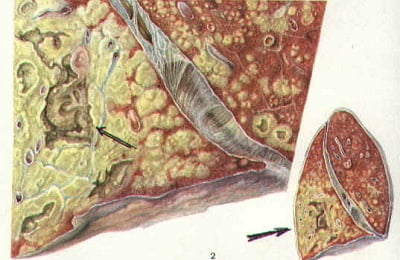 При этой форме микобактерии размножаются очень быстро, очаги поражения — больше 1 см и быстро увеличиваются.
При этой форме микобактерии размножаются очень быстро, очаги поражения — больше 1 см и быстро увеличиваются.
Если иммунитет снижен не сильно, то процесс ограничивается одним сегментом легкого с образованием круглого инфильтрата, заметного на рентгенограммах. При более значительном изменении иммунного статуса процесс захватывает больший объем — несколько сегментов или даже всю долю легкого, затрагивает бронхи, по которым инфекция может перейти на соседние доли и второе легкое. Образуются полости распада.
Клинически становятся заметны симптомы интоксикации — больной жалуется на:
- выраженную слабость;
- потливость;
- одышку;
- боли в груди;
- кровохаркание;
- субфебрильную температуру.
При распаде инфильтрата возможны мелкопузырчатые хрипы, но обычно объективные данные скудные. Заболевание развивается медленно, малозаметно.
 В крови определяются признаки воспаления:
В крови определяются признаки воспаления:
- лейкоциты до 15-20х109;
- сдвиг влево;
- моноцитоз;
- лимфопения;
- СОЭ до 20-40 мм/час.
Дифференцировать вторичный инфильтративный туберкулез необходимо с неспецифической пневмонией.
Критерием служит неэффективность терапии антибиотиками широкого спектра в течение двух недель и выявление возбудителя в мокроте.
Особенно информативна ПЦР-диагностика. Микроскопически в мокроте часто обнаруживается так называемая тетрада Эрлиха: микобактерии или их элементы в сочетании с солями кальция, обызвествленными эластическими волокнами и зернами холестерина.
к оглавлению ↑Казеозная пневмония
Это очень опасная форма вторичного туберкулеза: смертность достигает 77%.
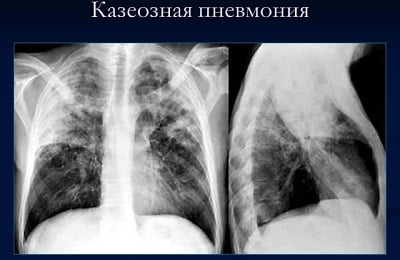 На фоне резко сниженного иммунитета:
На фоне резко сниженного иммунитета:
- бурно размножаются микобактерии;
- воспаление развивается очень быстро;
- в ткани легких появляются крупные участки казеозного некроза.
Казеозная пневмония начинается бурно: выражены симптомы интоксикации:
- поднимается температура тела до 39-40;
- появляется озноб;
- слабость;
- выраженная потливость.
- пропадает аппетит, вплоть до развития анорексии. Резко падает вес — на 10-20 килограммов;
- развивается одышка;
- появляется боль в груди;
- синеют конечности (акроцианоз).
Казеозную пневмонию нужно дифференцировать с пневмонией неспецифической, основные критерии — отсутствие эффекта от антибиотиков широкого спектра и микобактерии в мокроте.
Исходов возможно два: смерть (вероятность 58-77%) или хронизация процесса: фиброзно-кавернозный туберкулез.
к оглавлению ↑Кавернозный туберкулез
Развивается из инфильтративной формы, реже — обнаруживается у впервые выявленных больных как результат запущенного процесса и позднего обращения за медицинской помощью.
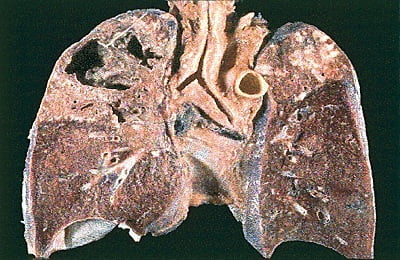 После отторжения некротизированных тканей в ткани легких образуются тонкостенная полость — каверна, диаметром 2-3 сантиметра. Болезнь протекает волнообразно, от рецидива к рецидиву с периодами ремиссий. Нет выраженной интоксикации, кашля. Возможны влажные хрипы над каверной. В мокроте выявляются микобактерии.
После отторжения некротизированных тканей в ткани легких образуются тонкостенная полость — каверна, диаметром 2-3 сантиметра. Болезнь протекает волнообразно, от рецидива к рецидиву с периодами ремиссий. Нет выраженной интоксикации, кашля. Возможны влажные хрипы над каверной. В мокроте выявляются микобактерии.
Кавернозный туберкулез может вызвать осложнения, самое грозное из которых — обильное легочное кровотечение, которое развивается, когда воспаление разрушает стенку кровеносного сосуда. В дальнейшем кавернозный туберкулез переходит в фибринозно-кавернозный.
к оглавлению ↑Фибринозно-кавернозный туберкулез
Хронический деструктивный процесс, протекает волнообразно, рецидив туберкулеза легких сменяется ремиссией, симптомы заболевания начинают сочетаться с клиническими признаками осложнений:
- в легких образуется несколько каверн с плотными фибринозными стенками;
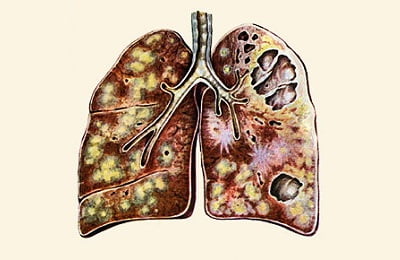 множество очагов вокруг, образовавшихся при распространении инфекции по бронхам;
множество очагов вокруг, образовавшихся при распространении инфекции по бронхам;- легочная ткань деформируется, теряет свои функции;
- при осмотре заметны втянутые межреберные промежутки над очагами поражения;
- западает надключичная ямка;
- одно плечо ниже другого.
Осложнения фибринозно-кавернозного туберкулеза:
- легочно-сердечная недостаточность;
- кровотечение;
- вторичный амилоидоз внутренних органов;
- спонтанный пневмоторакс: разрушается плевра, и воздух попадает в плевральную полость.
Симптомы могут быть различны в зависимости от распространенности процесса, развития осложнений, степени выраженности дыхательной недостаточности.
к оглавлению ↑Цирротический туберкулез
Это финал долгого процесса, когда в легких развивается грубый, деформирующий склероз (цирроз), образуются посткавернозные полости, уже без признаков прогрессирования.
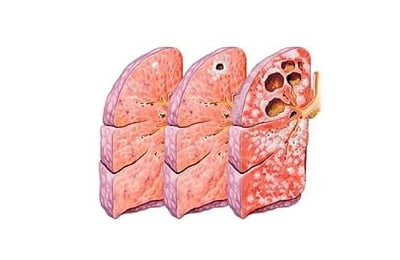 При осмотре видна деформация грудной клетки: над местом цирроза межреберные промежутки сужены, на отдаленных участках — расширены.
При осмотре видна деформация грудной клетки: над местом цирроза межреберные промежутки сужены, на отдаленных участках — расширены.
Об этой болезни говорят, что ее «мало слышно, но хорошо видно». Как уже было указано раньше, вторичные формы туберкулеза легких чаще всего протекают практически бессимптомно или имеют минимальные симптомы, неотличимые от признаков обычного переутомления.
Именно поэтому так важно вовремя проходить флюорографию: это единственный способ обнаружить болезнь на ранней стадии.
Если говорить о профилактике туберкулеза, то основной способ не заболеть туберкулезом — поддерживать здоровый образ жизни, чтобы нормальный иммунитет не позволил развиться болезни.
Свежий воздух, правильное питание, здоровый сон позволят избежать повторного развития заболевания.