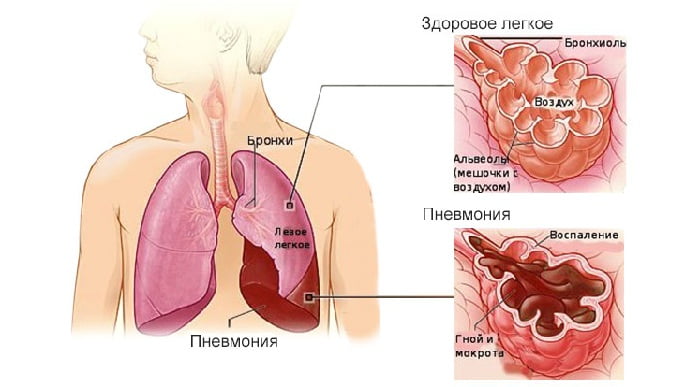
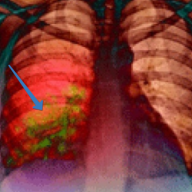
Левостороннее воспаление легких — опасное инфекционное заболевание, приводящее к воспалению в левом легком.
Из-за физиологических особенностей строения человеческого тела левый бронх, ответвляясь от дыхательных путей, имеет более горизонтальное положение.
Поэтому вероятность заражения его различной болезнетворной микрофлорой значительно ниже, чем у правого бронха.
 Впрочем, это не исключает полностью возможность попадания туда разнообразных возбудителей, и во врачебной практике хоть и реже, но попадаются случаи левосторонней пневмонии. Более того возникновение этой болезни свидетельствует о крайней степени ослабленности иммунитета. А течение недуга проходит куда тяжелее, нежели у других форм воспаления легких. В зависимости от особенностей заболевания существует несколько видов, к примеру, сегментарная пневмония.
Впрочем, это не исключает полностью возможность попадания туда разнообразных возбудителей, и во врачебной практике хоть и реже, но попадаются случаи левосторонней пневмонии. Более того возникновение этой болезни свидетельствует о крайней степени ослабленности иммунитета. А течение недуга проходит куда тяжелее, нежели у других форм воспаления легких. В зависимости от особенностей заболевания существует несколько видов, к примеру, сегментарная пневмония.
Классификация типов недуга и этиология
Для классификации левосторонней пневмонии специалистами используется ряд определенных критериев. Опираясь на положение очага, течение процессов воспаления и причину заражения, можно выделить следующие виды:
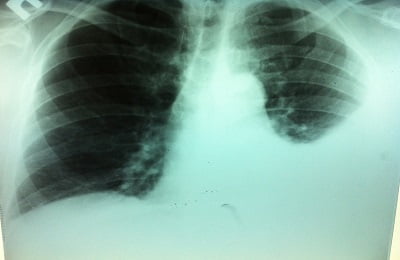 Левосторонняя нижнедолевая пневмония. Ее главная особенность состоит в поражении нижних областей легкого. Одинаково распространяется среди людей различных возрастов.
Левосторонняя нижнедолевая пневмония. Ее главная особенность состоит в поражении нижних областей легкого. Одинаково распространяется среди людей различных возрастов.-
Следующей идет левосторонняя верхнедолевая пневмония, специфика которой заключается в том, что воспалению подвергаются верхние участки легкого.
В группе риска в первую очередь находятся люди зрелого возраста, дети же менее подвержены этому недугу. Симптомами заболевания являются сильный кашель, затрудненное дыхание и существенные изменения на рентгенологических снимках.
-
При сегментарной пневмонии происходит локальное повреждение дыхательных органов, не выходящее за границы одного легочного сегмента. Причиной такого воспалительного процесса, как правило, становится ослабление защитных механизмов в данной области.
Кроме того, влияет и активное увеличение числа возбудителей заболевания. Чаще всего сегментарная пневмония наблюдается у детей и людей пожилого возраста. К признакам болезни относятся резкое повышение температуры, общая слабость и тахикардия.
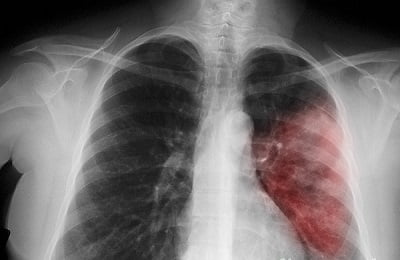 Наконец, острая форма левосторонней пневмонии. Клиническая картина при этом недуге отличается быстрым течением после заражения, лихорадками, ознобом и высокой температурой. После диагностирования следует немедленно приступить к лечению.
Наконец, острая форма левосторонней пневмонии. Клиническая картина при этом недуге отличается быстрым течением после заражения, лихорадками, ознобом и высокой температурой. После диагностирования следует немедленно приступить к лечению.
Отталкиваясь от вида заболевания, выбирают необходимый метод лечения. Ко всему прочему, от этого зависит категория применяемых антибиотиков.
Болезнь обуславливается целым перечнем возбудителей. Это и бактериальные агенты, представленные такими микроорганизмами как стафилококк, стрептококк, гемофильная палочка, псевдомонады и другими видами.
Далее возбудители, имеющие вирусное происхождение, к примеру, грипп или герпес. Всевозможные типы грибковой инфекции. В некоторых случаях выступает атипичный источник воспаления, такие как микоплазма и хламидия.
Недуг распространяется воздушно-капельным путем. Именно поэтому рост числа случаев воспаления легких начинает расти в осенне-зимний период, когда происходит вспышка острых респираторных заболеваний. Зачастую пневмония является осложнением обыкновенной простуды.
Также велика вероятность заразиться гематогенным путем, то есть посредством попадания болезнетворных бактерий в кровь. Подобное случается, например, при повреждении грудной клетки или может быть занесено во время операции.
Сначала патоген попадает в легочную ткань, вызывая там серьезные сбои в работе иммунной системы.
Прежде область заражения локальна, но со временем она начинает распространяться на ближайшие здоровые ткани. В итоге это приводит к физиологическим нарушениям целостности бронхов и их функций.
к оглавлению ↑Симптоматическая картина
Симптомы при левостороннем воспалении легких весьма схожи с патологическими проявлениями других форм локализации. Необходимо вовремя определить первые признаки болезни и обратиться к терапевту:
- сильные головные боли;
- увеличение показателей температуры тела;
 кашель, сопровождаемый выделением мокроты;
кашель, сопровождаемый выделением мокроты;- постоянно усиливающиеся боли в районе груди;
- приступы тошноты или рвоты;
- состояние слабости;
- боль в горле;
- ногти приобретают синюшный оттенок;
- чрезмерное потоотделение;
- при острых формах, лихорадка и озноб;
- появление одышки и нарушения дыхания.
При сегментарной пневмонии также могут появляться болевые ощущения в области ребер, учащенное сердцебиение и ярко выраженный интоксикационный синдром.
к оглавлению ↑Диагностические меры по выявлению пневмонии
Во время диагностического осмотра больного при подозрении на левостороннюю пневмонию терапевт в первую очередь должен обратить внимание на внешние признаки заболевания. К ним относят: наличие хрипов в легких, сильное нарушение дыхания, нехарактерные звуки в процессе перкуссии.
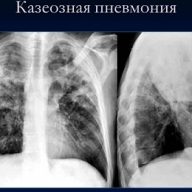
Но опираться лишь на внешнюю симптоматику врач не может, поэтому он назначает комплекс обследований. Одним из самых информативных и надежных способов установления пневмонии является рентгенография.
Подобный тип обследования дает возможность выяснить форму недуга и исключить другие патологии.
 К тому же, пациент направляется на сдачу некоторых видов анализов. Их результаты позволят установить род микроорганизмов, ставших причиной воспаления левого легкого. Для определения сегментарной пневмонии дополнительно будет необходимо сдать кровь на количество лейкоцитов и скорость оседания эритроцитов.
К тому же, пациент направляется на сдачу некоторых видов анализов. Их результаты позволят установить род микроорганизмов, ставших причиной воспаления левого легкого. Для определения сегментарной пневмонии дополнительно будет необходимо сдать кровь на количество лейкоцитов и скорость оседания эритроцитов.
Если забор мокроты естественным образом невозможен, используется бронхоскопия. Специалист помещает специальную трубку в носовую или ротовую полость больного, после чего берет мазок слизи. Это операция доставляет крайне ощутимый дискомфорт, но оправдывается высокой точностью в установке причины воспаления.
к оглавлению ↑Способы лечения и профилактики
Процесс лечения начинается с определения верного диагноза и установления причин воспаления. Лишь когда будет выявлен возбудитель и его восприимчивость к лекарственным средствам, выбирают комплекс лечебных мероприятий.
Для выяснения степени чувствительности вируса или бактерии к препаратам, обращаются к посеву мокроты и рентгенограмме грудной клетки.
Пока ожидаются результаты, терапевт назначает антибиотики широкого спектра действия.
 После того, как будут получены точные данные о природе возбудителя, врач может приступить к направленному лечению, прописав узкоспециализированные антибиотики.
После того, как будут получены точные данные о природе возбудителя, врач может приступить к направленному лечению, прописав узкоспециализированные антибиотики.
Эффективность лечебного воздействия тем или иным препаратом отслеживается в течение следующих двух-трех дней. За это вредя должны произойти положительные изменения в состоянии больного. Если же улучшения не случилось или симптомы болезни вовсе усилились, применяют другой метод лечения.
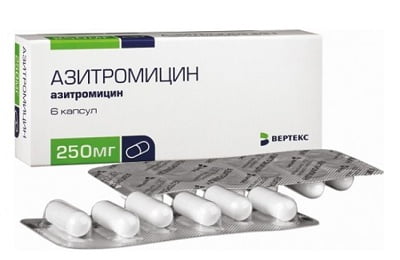
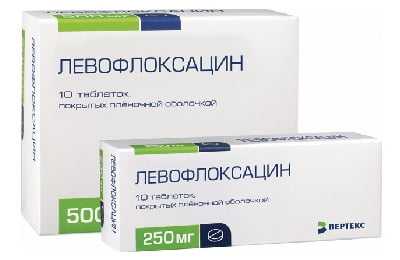
К наиболее часто используемым антибиотикам относят:
- Азитромицин.
- Амоксициллин.
- Левофлоксацин.
Помимо терапевтических средств пациенту назначают отхаркивающие препараты, способствующие отхождению мокроты в бронхах. Они приводят к ее разжижению и повышают работу иммунитета.
Из-за тяжести протекания пневмонию левого легкого предпочтительнее лечить в больнице, а не в домашних условиях. Более того, в некоторых ситуациях госпитализация становится жизненно необходимой для пациента.
 Ведь, несмотря на все успехи современной медицины в сфере лечения пневмонии, случается, что недуг оборачивается смертельным исходом. Поэтому при появлении первых симптомов надлежит без малейших промедлений обращаться к специалисту.
Ведь, несмотря на все успехи современной медицины в сфере лечения пневмонии, случается, что недуг оборачивается смертельным исходом. Поэтому при появлении первых симптомов надлежит без малейших промедлений обращаться к специалисту.
Согласно статистике при не оказании должной медицинской помощи левостороння пневмония показывает достаточно высокий процент смертности. Особенно опасны ее осложнения: сердечная недостаточность, гнойное воспаление плевры, заражение крови.
В профилактических целях после излечения не стоит контактировать с другими инфекционными пациентами. Нужно избегать очагов заболевания, обязательно начать принимать витаминный комплекс и стараться не подвергать себя излишним физическим нагрузкам.
Если пациент своевременно обратился за квалифицированной врачебной помощью, прогноз в целом благоприятный.
Терапевтическое лечение должно проходить под строгим контролем терапевта. Не следует отказываться от лекарственных препаратов, обращаясь лишь к народным средствам. Это может стать причиной резкого ухудшения состояния.