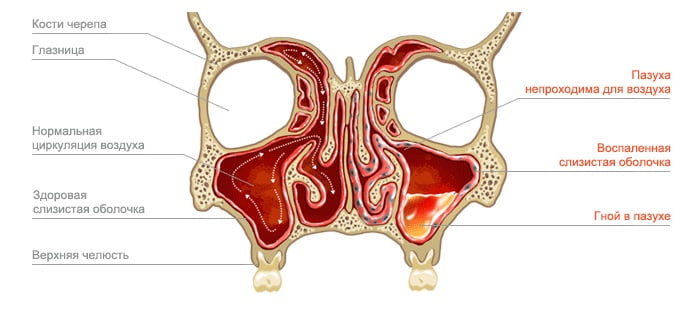
Двухстороннее воспаление верхнечелюстных пазух носа считается одной из наиболее тяжелых форм синусита. Гайморит часто перетекает в хроническую форму, а также дает серьезные осложнения.
Причины развития болезни
Чаще всего развитие двухстороннего гайморита происходит на фоне острой вирусной инфекции. В результате сильного ринита, отека носоглотки, слизь попадает в верхнечелюстные пазухи. Под воздействием вирусов или бактерий, слизь вызывает воспалительный процесс в гайморовых пазухах с последующим гноевыделением.
Воспаление обеих верхнечелюстных пазух носа нередко возникает в результате осложнения гриппа: ослабленный иммунитет не в силах противостоять активному росту стафилококков и стрептококков, развивается бактериальный гайморит.
Причиной двухстороннего гайморита может стать анатомическая патология носовой перегородки:
 узкое соустье пазух;
узкое соустье пазух;- врожденная или приобретенная искривленная перегородка носа;
- полипы и кисты в носу;
- гипертрофия аденоидной ткани.
К вторичным причинам развития двухстороннего гайморита относят аллергические реакции. Затрудненный отток слизи возможен во время сезонного цветения растений-аллергенов, при аллергии на книжную пыль, плесневой грибок, шерсть домашних животных.
Кроме того, спровоцировать воспалительный процесс в гайморовых пазухах могут следующие факторы:
- хронический, регулярно рецидивирующий вазомоторный ринит;
- травмы носа, в том числе и после хирургического вмешательства;
- заболевания зубов верхней челюсти (пульпит, периодонтит);
- последствия дифтерии, кори или скарлатины (чаще наблюдается у детей);
- переохлаждение;
- хронический очаг инфекции — тонзиллит, ринит, фарингит;
- сниженный иммунитет.
 Для заболевания характерна сезонность: большинство диагнозов регистрируется в межсезонье (осень-весна). Преобладающее число пациентов составляют молодые люди и дети дошкольного возраста.
Для заболевания характерна сезонность: большинство диагнозов регистрируется в межсезонье (осень-весна). Преобладающее число пациентов составляют молодые люди и дети дошкольного возраста.
Несмотря на распространенность патологии, двухсторонний гайморит — это болезнь, которую можно предотвратить. Человек сам становится виновником развития гайморита из-за халатного отношения к своему здоровью: ОРВИ и грипп, которые переносятся на ногах, игнорирование головными уборами в холодную погоду, несвоевременное лечение вирусных и бактериальных инфекций.
Двухсторонний гайморит встречается намного реже, чем односторонний. Гной проникает в соседнюю носовую пазуху во время сна, когда человек спит на здоровой стороне.
к оглавлению ↑Клиническая картина
По характеру течения воспалительного процесса заболевание делят на несколько разновидностей:
- Острый.
- Подострый.
- Хронический.
- Рецидивирующий.
Клинические симптомы двухстороннего гайморита отличаются в зависимости от возбудителя, типа гайморита, возраста больного. Тяжелей всего протекает гнойная форма болезни, а также симптоматика более выражена у детей.
При остром гайморите признаки появляются внезапно:
- повышение температуры тела от 38 до 39,5°;
- постоянная заложенность носа;
- снижение или отсутствие обоняния;
- болевые ощущения при надавливании на место верхнечелюстных пазух;
- обильные выделения из носа (могут быть прозрачными или гнойными в зависимости от формы гайморита);
- при гнойном двухстороннем гайморите часто возникает зубная боль;
- присутствует головная боль, которая усиливается при наклоне головы вперед;
- боли в голове могут отдавать в переносицу, верхнюю челюсть, уши;
- иногда возникают отеки нижних век и щек;
- характерный симптом гайморита: чувство распирания в пазухах, особенно заметно во время чихания или кашля.
 У детей симптомы выражены интенсивнее, чем у взрослых. Они становятся капризны, теряют аппетит, в результате затрудненного носового дыхания нарушается сон. Дети с острым гайморитом раздражительны и капризны.
У детей симптомы выражены интенсивнее, чем у взрослых. Они становятся капризны, теряют аппетит, в результате затрудненного носового дыхания нарушается сон. Дети с острым гайморитом раздражительны и капризны.
Если заболевание не было долечено до конца или лечение оказалось малоэффективным, гайморит двухсторонний переходит в хроническую форму. В таком виде болезнь практически бессимптомна. Такой гайморит тяжело диагностировать, поскольку на него может указывать только ночной кашель: слизь стекает по стенке глотки, когда больной находится в горизонтальном положении.
В период обострения вероятно развитие симптомов:
- заложенность носа и затрудненное дыхание носом;
- боли в области лба или переносицы;
- незначительные прозрачные или желтые выделения из носа;
- тошнота и головокружение при перемещениях в транспорте;
- потеря работоспособности, слабость;
- гнусавость голоса;
- неприятный запах из носа.
 Как правило, подобные симптомы появляются спустя несколько дней или неделю после перенесенных простудных заболеваний. Своевременное обращение к ЛОРу поможет быстрее вылечить гайморит.
Как правило, подобные симптомы появляются спустя несколько дней или неделю после перенесенных простудных заболеваний. Своевременное обращение к ЛОРу поможет быстрее вылечить гайморит.
Терапия двухстороннего гайморита не ограничивается применением сосудосуживающих капель: бесконтрольное закапывание в нос подобных препаратов непременно приведет к усугублению гайморита и его перерождению в гнойную форму.
к оглавлению ↑Системная терапия: препараты, народные методы, пункция
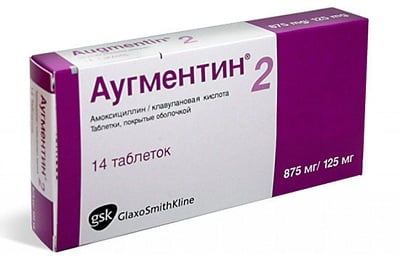
Чтобы победить гайморит, лечение должно быть комплексным. В 90% случаев назначаются антибактериальные препараты, чтобы остановить распространение инфекции на лобные пазухи. Антибиотик могут вводить инъекционно или прописывается курс таблеток. Для лечения гайморита применяются:
- Цефтриаксон.
- Азитромицин.
- Кларитромицин.
- Эритромицин.
- Ломефлоксацин.
- Аугментин.
Прерывать курс антибиотиками запрещено, иначе болезнь через небольшой промежуток времени вернется снова. На фоне антибиотиков желательно пропить лекарственные средства, стабилизирующие кишечную микрофлору.
Как лечить заложенность носа? Для этих целей используются следующие группы препаратов:
-
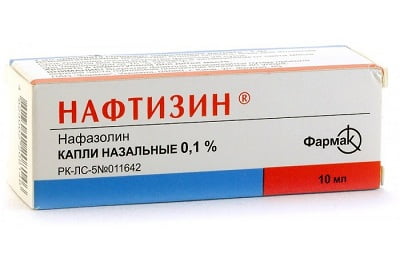 Сосудосуживающие капли. На время капли снимают отек носа, облегчают носовое дыхание. Курс лечения сосудосуживающими препаратами не должен превышать 7 дней, иначе существует риск привыкания. Коммерческие названия капель:
Сосудосуживающие капли. На время капли снимают отек носа, облегчают носовое дыхание. Курс лечения сосудосуживающими препаратами не должен превышать 7 дней, иначе существует риск привыкания. Коммерческие названия капель:- Отривин.
- Фармазолин.
- Нок-спрей.
- Тизин-ксило.
- Нафтизин.
- Риназолин.
- Назол.
- Санорин.
- Називин.
- Риностоп.
-
Антигистаминные средства. Чаще всего используются в лечении двухстороннего гайморита у детей. Лекарства от аллергии способствуют уменьшению отека носоглотки, улучшают выведение слизи, снимают заложенность носа:
- Лоратадин.
- Зиртек.
- Кларитин.
- Зодак.
- Тавегил.
- Эриус.
-
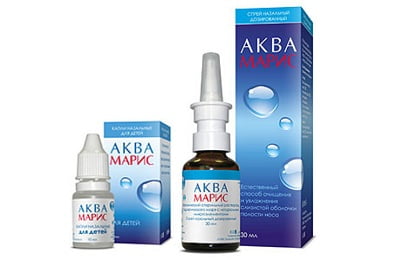 Промывание солевыми растворами. Процедуры орошения и увлажнения слизистой носа выводят продукты жизнедеятельности патогенных микроорганизмов, тем самым, ускоряя процесс выздоровления. Терапевтический эффект будет заметен, если выполнять не менее 4 промываний в сутки. Для промывания можно использовать раствор Фурациллина, воду с морской солью или аптечные препараты:
Промывание солевыми растворами. Процедуры орошения и увлажнения слизистой носа выводят продукты жизнедеятельности патогенных микроорганизмов, тем самым, ускоряя процесс выздоровления. Терапевтический эффект будет заметен, если выполнять не менее 4 промываний в сутки. Для промывания можно использовать раствор Фурациллина, воду с морской солью или аптечные препараты:- Аквалор.
- Маример.
- Аквамарис.
- Хьюмер.
- Салин.
- Чистонос.
Иногда, даже несмотря на мощные средства, лечение не дает результатов. В этом случае больному предстоит пройти процедуру прокола. Участок носа обезболивают и делают прокол в месте соединения верхнечелюстной пазухи и носового прохода, через перегородку кости. Затем место прокола промывают антисептиком и вводят лекарственный раствор в пазухи.
Обычно пациенту достаточно одной процедуры, в запущенных случаях пункцию проводят повторно на следующий день. После проведенных проколов, желательно сделать промывание носа прибегая к процедуре «Кукушка».
Курс «кукушкой» занимает от 7 до 10 дней. Пациент ложится на кушетку, в одну ноздрю вливается антисептический раствор, из другой высасывается слизь. Таким образом жидкости перемещаются из одной ноздри в другую. При грамотном проведении, процедура безболезненна, по времени занимает 3-5 мин.
 При легком течении болезни разрешены народные методы:
При легком течении болезни разрешены народные методы:
- закапывания в нос сока алоэ;
- промывание носовых ходов отварами ромашки, эвкалипта, календулы;
- капли в нос соком чистотела или цикламена.
При двухстороннем гайморите категорически запрещено прогревание: при повышенной температуре тела, гнойных выделениях отек лишь усилиться, а инфекция быстрее распространится на другие пазухи.
Народные методы не рекомендуются при гайморите с аллергическим компонентом.
к оглавлению ↑Возможные осложнения и профилактика гайморита
Гайморит, особенно гнойный, серьезное заболевание с множеством осложнений из-за близкого расположения очага воспаления к головному мозгу. Наиболее безобидное осложнение — переход гайморита в хроническую стадию. Несвоевременное лечение болезни приводит к более тяжелым последствиям:
- Менингит. Возникает в результате поражения инфекцией оболочек мозга. Процесс воспаления сопровождается яркой симптоматикой (лихорадка около 40°, багровые высыпания в форме звездочек на конечностях, галлюцинации, светобоязнь). Больной с менингитом подлежит госпитализации и лечению в стационаре.
- Отит среднего уха. Наиболее частое осложнение гайморита. Инфекция попадает в ухо вместе со слизью по евстахиевой трубе. Нередко больные в процессе лечения двухстороннего гайморита начинают чувствовать характерные признаки отита: стреляющую боль в ухе, снижение слуха.
 Абсцесс глазницы. Жировая прослойка вокруг глазного яблока является идеальной средой для размножения бактерий. Сюда и проникают гнойные выделения, зарождая воспалительный процесс в глазу: отекает веко, слезятся глаза, возможна болезненность при вращении глазом.
Абсцесс глазницы. Жировая прослойка вокруг глазного яблока является идеальной средой для размножения бактерий. Сюда и проникают гнойные выделения, зарождая воспалительный процесс в глазу: отекает веко, слезятся глаза, возможна болезненность при вращении глазом.- Остеопериостит. В этом случае нагноение переходит из слизистой оболочки в костную ткань. В запущенных случаях пациентам проводятся операции по удалению участков загноившейся кости.
- Сепсис. Крайне редкое осложнение гайморита, но все же встречающееся в медицинской практике явление. Если очаг инфекции длительное время не лечится на фоне сниженного иммунитета, происходит заражение крови: токсины разносятся по всему организму. Результат сепсиса непредсказуем, возможен летальный исход.
От гайморита не застрахован никто, но есть группа людей, которые более подвержены этому заболеванию. Лицам с аллергическим ринитом, искривленной перегородкой носа или полипами, необходимо соблюдать меры профилактики:
- не запускать начавшийся насморк, сразу применять меры по лечению;
- высмаркиваться мягко, чтобы слизь не затекала в пазухи;
- при высмаркивании не зажимать одну ноздрю;
- ежедневно увлажнять слизистую оболочку носа солевым раствором;
- поддерживать влажность в помещении, при необходимости использовать увлажнитель воздуха.
 Детям с хроническим синуситом нежелательно летать на самолетах, заниматься плаванием, поскольку резкое изменение давления влияет на перемещение жидкости из носа в уши через слуховую трубу.
Детям с хроническим синуситом нежелательно летать на самолетах, заниматься плаванием, поскольку резкое изменение давления влияет на перемещение жидкости из носа в уши через слуховую трубу.
Для профилактики заболевания применяют массаж гайморовых пазух носа, который позволяет избежать застоя жидкости и улучшает кровоток в этой области. Если гайморит постоянно возвращается, стоит задуматься об употреблении иммуномодулирующих препаратов.
Двусторонний гайморит хорошо поддается лечению, если больной своевременно обратился за помощью к ЛОР-врачу. В этом случае, традиционная терапия медикаментами займет от 7 до 10 дней без процедуры прокола.