Лечение заболеваний органов дыхания сопряжено с поиском этиологической причины. Это один из принципов терапии — этиотропное воздействие.
При плевритах, осложняющих пневмонию, причинный фактор устраняют антибиотики, при плевральном выпоте аутоиммунного генеза — цитостатические средства или Преднизолон.
Важно в рамках комплексного подхода к лечению устранять симптомы заболевания и проводить мероприятия по укреплению организма в целом и по повышению его защитных сил. В статье приводятся данные о том, как лечить плеврит легких.
Антибиотикотерапия
Применение этой группы препаратов показано при воспалительном характере выпота. Обычно он связан с воспалением ткани легких — пневмонии. Существует два вида плеврита по хронологическому взаимоотношению с пневмонией.
-
Парапневмонический выпот. Это состояние возникает одновременно с воспалением легких.
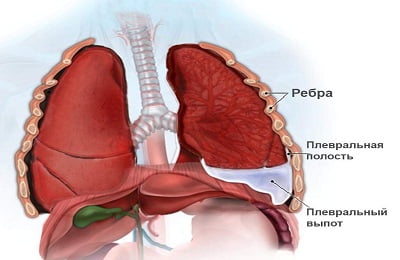 Адекватное лечение плеврита легких предусматривает назначение антибактериальных средств с учетом чувствительности к ним микрофлоры.
Адекватное лечение плеврита легких предусматривает назначение антибактериальных средств с учетом чувствительности к ним микрофлоры. -
Метапневмонический плевральный выпот. Он знаменует выздоровление при пневмонии и свидетельствует о том, что лечение воспаления ткани легких было эффективно.
Выпот же формируется в рамках аутоиммунной реакции, связанной с большим количеством иммуноглобулинов, образующих циркулирующие иммунные комплексы.
С учетом патогенетических механизмов плевритов, сопровождающих пневмонию, только парапневмонический выпот должен лечиться с применением антибиотиков. Их выбор должен осуществляться поначалу эмпирически. После посева мокроты или плевральной жидкости при необходимости можно скорректировать антибиотикотерапию.
Если пневмония сопровождается плевритом, это означает, что степень тяжести клинических проявлений как минимум средняя. Это диктует необходимость парэнтерального назначение антибиотиков. Какие антибактериальные средства предпочтительнее использовать на этапе эмпирического назначения?
 Первая группа — цефалоспорины. Самое распространенное лекарство из этой группы — Цефотаксим. Более современный и удобный в использовании — Цефтриаксон. Курс лечения — 7-10 дней. При необходимости возможен ступенчатый вариант. При этом лечение плеврита антибиотиками осуществляется двухэтапно: сначала препарат вводят внутримышечно или внутривенно в течение 3 дней, затем лечат с помощью перорального приема.
Первая группа — цефалоспорины. Самое распространенное лекарство из этой группы — Цефотаксим. Более современный и удобный в использовании — Цефтриаксон. Курс лечения — 7-10 дней. При необходимости возможен ступенчатый вариант. При этом лечение плеврита антибиотиками осуществляется двухэтапно: сначала препарат вводят внутримышечно или внутривенно в течение 3 дней, затем лечат с помощью перорального приема.
Вместо цефалоспоринов можно использовать парэнтеральные формы антибактериальных средств пенициллинового ряда. Следует помнить о возможном появлении аллергической реакции на препараты из этой группы.
При рефрактерном течении плеврита и пневмонии следует обратиться за помощью к следующей группе антибактериальных лекарств. Карбапенемы обладают самым широким спектром своего противомикробного действия. Поэтому они относятся к препаратам резерва. Это Меропенем, Имипинем, Цефепим.
Если выявлено, что плеврит связан с туберкулезом, лечение должен осуществлять фтизиатр. Этиотропная терапия включает противотуберкулезные средства: Изониазид, Этамбутол, Рифампицин и другие. Перед назначением схемы лечения следует определить наличие широкой или множественной устойчивости к лекарствам.
к оглавлению ↑Как лечить плеврит у пожилых?
Пациенты гериатрического профиля требуют особого подхода к лечению заболевания. Важная особенность — коррекция дозы антибиотиков с учетом нарушенных почечных и печеночных функций.
 Кроме того, дозировка антибактериальных и других препаратов должна быть адекватной в плане взаимодействия антибиотика с другими лекарственными препаратами. Ведь пожилые пациенты имеют большое количество сопутствующих болезней, диктующих необходимость принимать множество лекарств разных групп.
Кроме того, дозировка антибактериальных и других препаратов должна быть адекватной в плане взаимодействия антибиотика с другими лекарственными препаратами. Ведь пожилые пациенты имеют большое количество сопутствующих болезней, диктующих необходимость принимать множество лекарств разных групп.
Большое внимание должно уделяться профилактике застойных явлений и развитию тромбоэмболии. Для этого назначают дыхательную гимнастику, раннее вставание с постели, лечебную физкультуру.
к оглавлению ↑Симптоматическая терапия
При плеврите на первый план выходят выраженные боли. Кроме того, диагностируется одышка (диспноэ). Дыхание пациента может быть затруднено из-за нарушения дыхательной экскурсии грудной клетки или за счет массивного выпота в плевральную полость, сдавливающую легочную ткань извне.
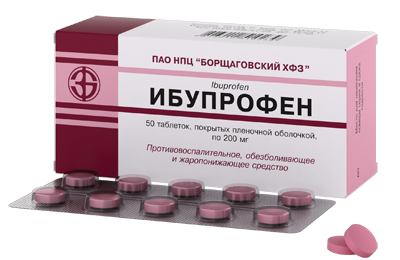 Лечение боли предполагает использование нестероидных противовоспалительных средств. Хорошо помогает Ибупрофен, Нимесулид, Найз, Диклофенак. Но стоит помнить об ульцерогенном действии этих лекарств, поэтому их принимают при язвенном анамнезе под прикрытием Лансопразола, Париета, Омепразола, Ультопа и других ингибиторов протонной помпы. Компрессы лучше для этой цели не использовать.
Лечение боли предполагает использование нестероидных противовоспалительных средств. Хорошо помогает Ибупрофен, Нимесулид, Найз, Диклофенак. Но стоит помнить об ульцерогенном действии этих лекарств, поэтому их принимают при язвенном анамнезе под прикрытием Лансопразола, Париета, Омепразола, Ультопа и других ингибиторов протонной помпы. Компрессы лучше для этой цели не использовать.
При сильном кашле следует назначить противокашлевые средства. На современном фармацевтическом рынке очень хорошо зарекомендовал себя Ренгалин. Это средство ликвидирует кашель за счет влияния на брадикининовое звено патогенеза. Также эффективно действует Кодеин и его аналоги.
Следует отметить, что устранение кашля необходимо лишь при выраженной боли и ограничении дыхательных движений в рамках сухого плеврита. При выпотном плеврите это нецелесообразно.
Чем лечить экссудативную фазу плеврального воспаления? Боли при наличии выпота пациента обычно не беспокоят. Но возможны жалобы на одышку, вызванную большим объемом экссудата в плевральной полости.
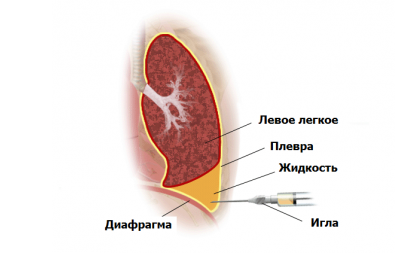 Для устранения этого симптома применяют плевральную пункцию. Эта манипуляция преследует лечебную и диагностическую цель. Жидкость из плевры направляется на цитологическое и биохимическое исследование.
Для устранения этого симптома применяют плевральную пункцию. Эта манипуляция преследует лечебную и диагностическую цель. Жидкость из плевры направляется на цитологическое и биохимическое исследование.
При упорной экссудации нельзя часто выполнять пункции, так как это грозит развитием гипопротеинемии. Тогда используется мочегонный препарат. Средство выбора — любой петлевой диуретик. Важно обратить внимание на сопутствующую подагру. В этой ситуации назначение мочегонных средств противопоказано.
к оглавлению ↑Хирургическое лечение
Операция необходима при гнойном плеврите. Это состояние опасно трансформацией в эмпиему легких. Для начала выполняется пункция плевральной полости. При этом подтверждается гнойный характер выпота. Тогда удаляется экссудат с помощью дренажной трубки. Более, чем 1500 мл жидкости, убирать не следует. Иначе это приведет к усугублению дыхательных расстройств.
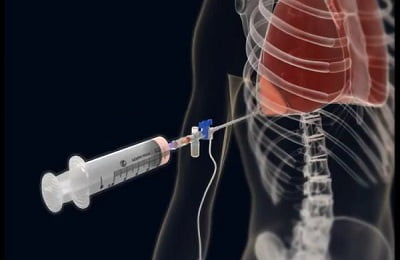 В точку прокола с помощью шприца необходимо вводить внутрь плевральной полости антибактериальные средства. Это позволит ликвидировать причинный фактор — бактериальную инфекцию. При необходимости подобная лечебная процедура повторяется несколько раз.
В точку прокола с помощью шприца необходимо вводить внутрь плевральной полости антибактериальные средства. Это позволит ликвидировать причинный фактор — бактериальную инфекцию. При необходимости подобная лечебная процедура повторяется несколько раз.
При наличии абсцесса легких, осложнившегося гнойным плевритом, следует с помощью торакотомии ликвидировать очаг и осуществить адекватный дренаж. Также потребуется системная антибиотикотерапия.
к оглавлению ↑Лечебная физкультура и массаж
Выполнение комплексов упражнений лфк при плеврите необходимо для того, чтобы минимизировать риск возникновения спаек. ЛФК (гимнастика) при стихающем плеврите позволяет улучшить подвижность грудной клетки, интенсифицировать кровообращение и лимфоотток в плевральных полостях. Это будет способствовать тому, что вылечить плеврит удастся гораздо быстрее. При этом функциональные дыхательные нарушения пройдут раньше.
Следует знать, что дыхательная и другая гимнастика противопоказана при остром плеврите, наличии боли, когда воспалительные изменения еще в самом разгаре. Следует дождаться стихания патологического процесса.
Лечебная физкультура включает дыхательные упражнения. Их можно выполнять при любом режиме. Если пациенту запрещено подниматься с постели, то можно практиковать дыхание с помощью мышц брюшного пресса и диафрагмы (диафрагмальное или брюшное дыхание). Не воспрещается выполнение простого комплекса движений ногами, напоминающего вращение педалей велосипеда.
 При палатном и свободном режиме можно делать «насосные» упражнения. Они основаны на наклонах. При этом пациенту нужно наклониться в здоровую сторону, при этом глубоко вдохнув. Выход должен быть резким и сопровождаться возвратом в исходное положение.
При палатном и свободном режиме можно делать «насосные» упражнения. Они основаны на наклонах. При этом пациенту нужно наклониться в здоровую сторону, при этом глубоко вдохнув. Выход должен быть резким и сопровождаться возвратом в исходное положение.
Лечение плеврального воспаления должно быть комплексным. То есть адекватная терапия плеврита включает не только инъекции антибиотиков и противокашлевые препараты per os. Используется дыхательная гимнастика, описанная выше, и лечебный массаж.
Массаж при плеврите следует назначать тогда, когда воспаление стихнет. Обычно этот момент определяется при нормализации температуры тела и уменьшении клинических проявлений. Примерно на четвертый день после того, как температурная реакция стала нормальной, можно начинать курс массажа.
Процедура поначалу не должна длиться более 15 минут. Массажист обычно начинает движения с массирования здоровой области грудной клетки. При ограничении двигательной активности применяются пилящие движения грудной стенки, различные растирающие элементы. Все массажные движения следует выполнять медленно в течение 10 минут.
По мере уменьшения ограничения двигательного режима можно расширять массажные приемы. Активно применяется метод похлопывания. Пилящие движения совершаются более резко и интенсивно. Растирающие приемы должны идти по ходу межреберных промежутков. Нужно массировать грудную клетку со всех сторон и по всем плоскостям.
 После выписки из отделения массаж следует продолжать в условиях амбулаторного лечения. При этом движения массажиста должны быть еще более энергичными. Возможно подключение вибрирующих методик. Для профилактики спаек и быстрого восстановления функций легких и эластичности грудной клетки массаж синхронизируют с дыхательными упражнениями.
После выписки из отделения массаж следует продолжать в условиях амбулаторного лечения. При этом движения массажиста должны быть еще более энергичными. Возможно подключение вибрирующих методик. Для профилактики спаек и быстрого восстановления функций легких и эластичности грудной клетки массаж синхронизируют с дыхательными упражнениями.
Эффективно завершать сеанс с помощью сдавливания. При этом массажист должен надавить на грудную клетку во фронтальной плоскости (в передне-заднем направлении). Это улучшает эластические свойства грудной клетки. Противопоказанием к использованию этого приема являются заболевания, которые протекают с бронхоспазмом.