Ряд заболеваний внутренних органов и травм оказывают непосредственное влияние на функцию внешнего дыхания, в результате чего развивается патология системы дыхания у человека определенного типа. Эти процессы часто не связаны с патологией легких. Некоторые из них лишь подтверждают основной диагноз, другие требуют неотложной медицинской помощи.
Чтобы разобраться в механизмах развития патологических типов, необходимо знать о функции внешнего дыхания. Оно представляет собой комплекс реакций и механизмов, которые происходят в легких, обеспечивая адекватный кислородный состав крови.
За счет этого происходит обеспечение органов необходимым питанием. Важно, что при этом имеется в виду только артериальная кровь. Правильное внешнее дыхание зависит от:
 работы системы легких — грудная клетка с дыхательными мышцами;
работы системы легких — грудная клетка с дыхательными мышцами;- регуляции дыхания.
Нужное количество газа в крови поддерживается определенными механизмами:
- достаточный газообмен в легких;
- проникновением газов через альвеолярную стенку;
- свободным кровообращением в легких;
- регуляторными процессами.
При нарушении любого из этих пунктов люди ощущают дыхательную недостаточность.
 Существуют несколько факторов, изменяющих его:
Существуют несколько факторов, изменяющих его:
- Нарушение газообмена в легких.
- Сниженная транспортировка кислорода через альвеолярно-капиллярную мембрану.
- Нарушения в легочном кровотоке.
- Патология в системе регуляции дыхания.
Различные патологические формы дыхания возникают только в последнем случае! В основе лежат изменения дыхательного центра и структур, воздействующих на него. Это состояние является вторичным и представляет собой естественное течение заболевания, либо его осложнения.
Типы патологического внешнего дыхания разделяют на несколько видов, каждый из которых имеет свои особенности и определенные причины развития. Далее охарактеризуем основные из форм патологического дыхания.
Виды терминального патологического дыхания
Перед смертью человека в стадии агонии возникает терминальное гаспинг-дыхание. Его еще называют предсмертным. Такое патологическое дыхание включает следующие признаки:
 редкие глубокие дыхательные движения;
редкие глубокие дыхательные движения;- постепенно уменьшается их количество;
- присутствуют задержки между вдохами до 20 с;
- в акт дыхания вовлекаются межреберные, диафрагмальные, шейные мышцы;
- остановка сердечно-сосудистой деятельности.
Причины развития:
- паралич бульбарного дыхательного центра;
- асфиксия в терминальной стадии;
- глубокая недоношенность новорожденных.
Невозможность оказания помощи при развитии гаспинг-дыхания диктуется тем, что нейроны дыхательного центра становятся невосприимчивыми к внешним раздражителям. Следствием развития такого варианта является клиническая смерть больного.
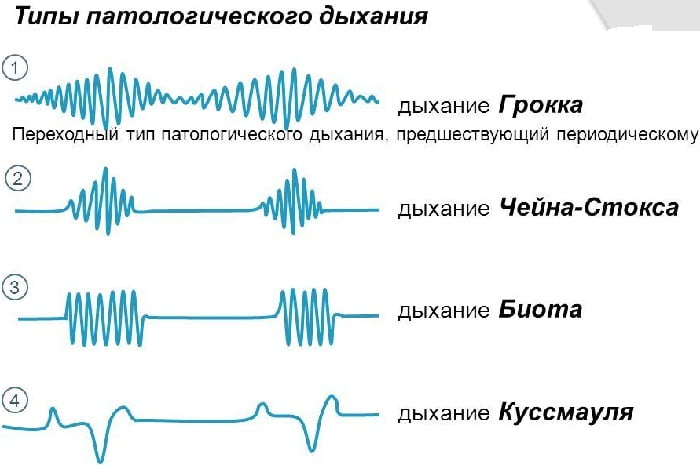
Дыхание Куссмауля относится также к терминальным вариантам патологии системы дыхания, сопровождающимся изменением его глубины.
 Основными причинами развития его служат:
Основными причинами развития его служат:
- тяжелый сахарный диабет с развитием кетоацидоза;
- хроническая почечная недостаточность IV стадии (терминальной), сопровождающаяся уремической комой;
- ацетонемический синдром: неукротимая рвота у детей, гипертермия, отравление метиловым спиртом, выраженные нарушения секреторной функции печени.
Дыхание Куссмауля предполагает:
- судорожные шумные вдохи;
- временные остановки дыхания;
- выдох осложнен, но удушья нет.
В механизме его развития главную роль играет нарушение деятельности дыхательного центра. Некоторые ученые рассматривают его, как промежуточный этап перед смертью больного, после которого развивается гаспинг-дыхание.
 Сопровождаются такие процессы характерной клинической картиной:
Сопровождаются такие процессы характерной клинической картиной:
- резкое падение давления;
- нарушения сердечного ритма;
- отсутствие сознания;
- судороги.
Такое патологическое дыхание свидетельствует о крайне тяжелом состоянии. Реанимация возможна. Алгоритм ее подбирается индивидуально, в зависимости от причин его развития.
Третий тип терминальной разновидности — апнейстическое дыхание. Факторы, способствующие развитию данного варианта можно считать:
- черепно-мозговая травма;
- передозировка седативных средств;
- хроническая анемия;
- ботулизм;
- менингиты;
- ишемический инсульт, сопровождающийся поражением ствола в головном мозге.
Таким образом, в основе развития такого типа патологического дыхания лежит повреждение дыхательного центра.
 Проявляется это следующими признаками:
Проявляется это следующими признаками:
- продолжительный судорожный вдох;
- маленький прерывистый выдох.
Лечение и профилактика развития апнейстического дыхания направлены на быстрейшее восстановление дыхательного центра в зависимости от основного заболевания. Своевременное обращение за квалифицированной медицинской помощью — залог успешного выздоровления.
к оглавлению ↑Периодическое дыхание
Первым типом данной группы является дыхание Чейна-Стокса. Причинами его развития являются:
- травмы головного мозга;
 ишемический и геморрагический инсульты;
ишемический и геморрагический инсульты;- инфекционно-воспалительные заболевания оболочек мозга (менингиты, энцефалиты);
- комы при тяжелом течении сахарного диабета и почечной недостаточности;
- гидроцефалия;
- декомпенсация хронической сердечной недостаточности и инфаркт миокарда, сопровождающиеся отеком легких;
- Евродрова натуральный. Евродрова купить.
- у пожилых людей и грудных детей во время сна.
Дыхание Чейна-Стокса развивается при угнетении дыхательного центра и выражается в следующих изменениях:
- периодичность дыхательных движений;
- наличие апноэ;
- постепенное нарастание поверхностного дыхания по глубине максимально до 5-7 вдоха;
- его убывание, сопровождающееся остановкой;
- цикличность дыхательных движений.
Если дыхание Чейна-Стокса развивается во время сна у здорового человека, а при пробуждении не обнаруживает себя, то это является вариантом нормы.
Лечение его в остальных случаях необходимо, поскольку при нарастании симптомов время апноэ (временной остановки дыхания) увеличивается. При отсутствии терапии основного заболевания может наступить внезапная смерть больного.
Дыхание Биота часто называют менингитическим. Причиной его развития являются воспаление мозговых оболочек (чаще всего при туберкулезе).
 Также оно может развиваться при следующих ситуациях:
Также оно может развиваться при следующих ситуациях:
- новообразования в продолговатом мозге;
- атеросклероз артерий;
- геморрагический инсульт;
- абсцессы головного мозга.
Механизм развития такого патологического дыхания связан с угнетением функций дыхательного центра. Дыхание при этом имеет склонность к чередованию следующих процессов:
- ритмические дыхательные движения, нормальные по амплитуде;
- длительные паузы между ними — до ½ минуты.
Развитие дыхания Биота указывает на поражение дыхательного центра и тяжесть основного заболевания. При своевременно оказанной медицинской помощи возможно выздоровление больного.
Многие ученые рассматривают Дыхание Грокко как начало дыхания Чейна-Стокса. Выделяют такие виды:
- волнообразный;
- диссоциированный Грокко-Фругони.
Первый характеризуется постепенным нарастанием глубины дыхательных движений, с последующим убыванием через 10 циклов. Процесс повторяется без промежуточной остановки дыхания. Патологический тип Грокко-Фругони возникает при сильном угнетении центров головного мозга и нарушении синхронности мышечных сокращений. Визуально при этом отмечается:
- верхняя часть грудной клетки расширена и находится в стадии вдоха;
- нижняя треть — в стадии выдоха;
- диафрагма сокращается.
Причины развития в обоих случаях такие же, как и при дыхании Чейна-Стокса, при возникновении патологического типа Грокко-Фругони больные имеют неблагоприятный прогноз.
к оглавлению ↑Нейрогенная гипервентиляция и апноэ
В обычной жизни у здорового человека также встречаются патологические типы дыхания. Чаще всего возникает нейрогенная гиперветиляция, которая проявляется частым и глубоким ритмом. Причинами ее развития служат стрессы, волнения, эмоциональные нагрузки. В таких случаях, дыхание является рефлекторным и проходит, не причиняя здоровью вреда.
При повреждении структур среднего мозга (опухоль, травмы, кровоизлияние) возникновение нейрогенной гипервентиляции свидетельствует о вовлечении в процесс центров вдоха и выдоха. При своевременно выявленной патологии прогноз положительный.
Такой тип патологического дыхания характеризуется его временной остановкой. Существует несколько вариантов. Возникают эти синдромы при патологии органов дыхания и других систем. Причинами служат:
- послеоперационный период после выхода из наркоза;
- избыток кислорода;
- патологическое бронхиальное дыхание при обструктивных и инфильтративных болезнях легких;
 повреждения головного мозга;
повреждения головного мозга;- развитие ожирения;
- эпилепсия;
- анемия;
- тяжелые сердечные аритмии;
- отравление транквилизаторами, барбитуратами, эфиром;
- злоупотребление алкоголем;
- недоношенные дети;
- пожилой возраст;
- нарушение мышечного тонуса.
Самым распространенным вариантом является синдром ночного апноэ. Угрозу для жизни представляет более 5 приступов за час. Характеризуется такой вариант громким хаотичным храпом, который чередуется с паузами отсутствия дыхания (максимально до 2 минут). При отсутствии лечения сопровождается определенной клинической картиной:
- сонливость;
- быстрая утомляемость;
- бессонница;
- снижение работоспособности;
- раздражительность;
- нарушение памяти;
- ухудшение течения хронических заболеваний (особенно сердечно-сосудистых).
К мерам профилактики относят рациональное лечение и наблюдение у специалиста основной патологии. Терапия апноэ включает:
-
Общие рекомендации:
 снижение веса;
снижение веса;- отказ от алкоголя и курения;
- запрещается сон на спине (западение мягкого неба провоцирует приступ апноэ).
- Лечение специальными аппаратами, которые создают положительное давление в дыхательных путях. Это препятствует возникновению апноэ. Такой метод лечения называется СИПАП-терапия.
- Хирургическое вмешательство — подшивание мягкого неба. Применяется очень редко при неэффективности СИПАП-терапии и тяжелом апноэ.
Медикаментозного лечения не существует!
Типы патологического дыхания свидетельствуют о нарушении структур головного мозга. Специфической профилактики их не существует. Весь лечебный комплекс направлен на терапию основного заболевания и купирование состояний, угрожающих жизни пациента.