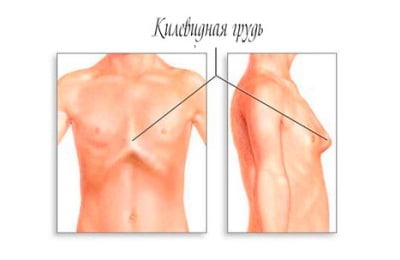
Одна из патологий развития грудной клетки — килевидная грудная клетка — обусловлена преимущественно наследственной предрасположенностью. Возникает данная деформация в результате аномального разрастания хрящевой ткани в области грудины.
Когда реберный хрящ достигает размеров, не позволяющих ему размещаться в пределах грудной клетки, он клином выпирает вперед. Внешне патология напоминает куриный киль, поэтому и получила такое название.
Симптомы патологии, диагностика
Сразу после рождения килевидная деформация грудной клетки у ребенка может и не прослеживаться, однако с течением времени выпирающий реберный хрящ будет увеличиваться и станет сильно заметен.
 Мер профилактики данной патологии не существует, если она встречалась среди родственников, то риск ее развития у детей сильно увеличивается. В ряде случаев это заболевание может развиться и как следствие других недугов, например, сколиоза или болезни Бехтерева. Существует мнение, что врожденный порок сердца также может привести к развитию данной патологии.
Мер профилактики данной патологии не существует, если она встречалась среди родственников, то риск ее развития у детей сильно увеличивается. В ряде случаев это заболевание может развиться и как следствие других недугов, например, сколиоза или болезни Бехтерева. Существует мнение, что врожденный порок сердца также может привести к развитию данной патологии.
В самом начале деформация может быть едва заметна или не видна вовсе. По мере разрастания хрящевой ткани, клиновидный киль будет выступать все заметнее. Определить патологию врач может уже в ходе первичного осмотра, однако для установления ее типа, характера, степени и причины потребуются дополнительные методы диагностики. Кроме того, необходимо установить, повлекла ли деформация за собой иные заболевания и осложнения.
В этом случае применяются:
 рентгенографическое исследование для изучения непосредственно самой патологии;
рентгенографическое исследование для изучения непосредственно самой патологии;- КТ и МРТ для обследования состояния позвоночника;
- спирография для выявления патологий в области позвоночника, вызванных деформацией грудной клетки;
- ЭКГ для обследования функций сердечной мышцы.
По результатам проведенных исследований врач назначает лечение сопутствующих заболеваний, если таковые обнаружатся, и принимает решение об исправлении самой патологии. Килевидная деформация грудной клетки может быть следующих типов:
- манубрикостальная;
- костальная;
- корпокостальная.
Первый тип представлен изгибом рукоятки грудины вперед вместе с прикрепленными к ней реберными хрящами в количестве двух или трех штук и смещением тела грудины с мечевидным отростком по обратному направлению в большинстве случаев.
Второй — характеризуется изгибом реберных хрящей по направлению к внешней стороне (вперед) при невыраженном искривлении грудины.
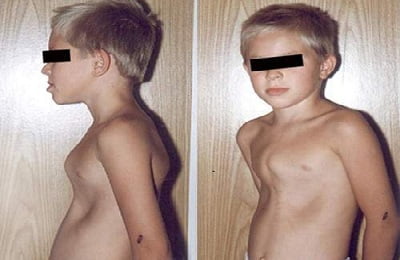 Третий — на фоне искривления хрящевых отделов ребер по направлению внутрь наблюдается либо дугообразное искривление грудины в средней и нижней части, либо выпячивание имеет косую направленность вперед и вниз в нижней трети. Такая классификация носит название, созвучное имени своих разработчиков — Г. А. Баирова и А. А. Фокина.
Третий — на фоне искривления хрящевых отделов ребер по направлению внутрь наблюдается либо дугообразное искривление грудины в средней и нижней части, либо выпячивание имеет косую направленность вперед и вниз в нижней трети. Такая классификация носит название, созвучное имени своих разработчиков — Г. А. Баирова и А. А. Фокина.
Крайне желательно пройти обследование на как можно более ранних сроках, поскольку со временем не только сама деформация будет трудно поддаваться исправлению, но и могут возникнуть сопутствующие болезни, требующие отдельного, порой очень длительного лечения.
к оглавлению ↑Последствия и терапия
На первый взгляд может показаться, что килевидная грудная клетка, в отличие от западающей воронкообразной деформации, не несет никакой опасности для состояния внутренних органов и всего организма. Однако это ошибочное мнение. Во-первых, увеличивающийся килевидный выступ влечет за собой выворачивание реберных дуг, оказывает влияние на скелет и, как следствие, на всю опорно-двигательную систему.
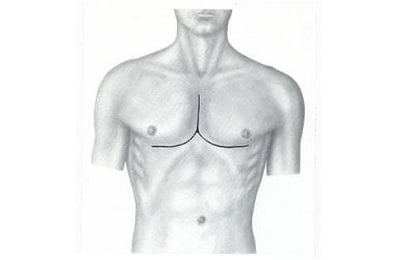 Со временем хрящевая ткань начинает окостеневать, совместно с прочими костными структурами образует клин. На этом этапе исправлять данную деформацию уже крайне сложно. Кроме того, она начинает оказывать негативное влияние на работу сердечной мышцы, вызывая различные заболевания сердечно-сосудистой системы.
Со временем хрящевая ткань начинает окостеневать, совместно с прочими костными структурами образует клин. На этом этапе исправлять данную деформацию уже крайне сложно. Кроме того, она начинает оказывать негативное влияние на работу сердечной мышцы, вызывая различные заболевания сердечно-сосудистой системы.
Именно поэтому врачи так настойчиво рекомендуют исправлять данный дефект, пока он представляет лишь незначительную угрозу с эстетической точки зрения и не превратился в трудно поддающийся воздействию прочный костный клин.
Существует также опасность развития совокупности сопутствующих патологий. Согласно наблюдениям, люди, имеющие килевидную грудную клетку, обладают еще и такими особенностями, как:
- недоразвитие жировой клетчатки;
- нарушения работы органов зрения;
- заболевания сердечно-сосудистой системы;
- аномально высокий рост;
- чрезмерно удлиненные пальцы;
- гипермобильность суставов.
 Любая из этих проблем развивается самостоятельно, однако тот факт, что именно они часто сопутствуют килевидной деформации грудной клетки, заставляет предполагать в данном случае фактор сцепленного наследования.
Любая из этих проблем развивается самостоятельно, однако тот факт, что именно они часто сопутствуют килевидной деформации грудной клетки, заставляет предполагать в данном случае фактор сцепленного наследования.
По этой самой причине чаще всего дети начинают испытывать разного рода трудности, как то повышенная утомляемость, одышка, учащение сердцебиения при физических нагрузках. С одной стороны эти проблемы вызваны не деформацией грудной клетки, а сопутствующими заболеваниями, с другой стороны, рассматривать их дискретно не представляется возможным.
к оглавлению ↑Как лечить?
Подавляющее большинство людей, имея выбор между операцией и консервативным лечением, безусловно, предпочтут второе. Однако практика показывает, что без оперативного вмешательства килевидная грудная клетка не подлежит полному исправлению.
 Различного рода дыхательные упражнения, занятия ЛФК, массажи и т.д., конечно, приносят пользу, укрепляют здоровье, развивают грудную и прочую мускулатуру, благотворно действуют на опорно-двигательный аппарат, но остановить аномальное разрастание хрящевой ткани и ее последующее окостенение они не могут.
Различного рода дыхательные упражнения, занятия ЛФК, массажи и т.д., конечно, приносят пользу, укрепляют здоровье, развивают грудную и прочую мускулатуру, благотворно действуют на опорно-двигательный аппарат, но остановить аномальное разрастание хрящевой ткани и ее последующее окостенение они не могут.
Поэтому килевидная грудная клетка предполагает лечение путем оперативного вмешательства.
Существует еще практика исправления выступающего вперед «киля» путем ношения давящего корсета (компрессионная система Ферре).
Однако эта мера может оказаться действенной только при лечении килевидной деформации грудной клетки у детей, до того как она трансформируется в костный клин. К тому же носить подобный корсет необходимо около двух лет, до тех пор, пока хрящевое образование не перестанет выступать, что тоже представляет собой определенную трудность.
к оглавлению ↑Операционное лечение
Самым действенным способом лечения килевидной грудной клетки, безусловно, является операция. Существует множество методов ее проведения, вот лишь несколько из них:
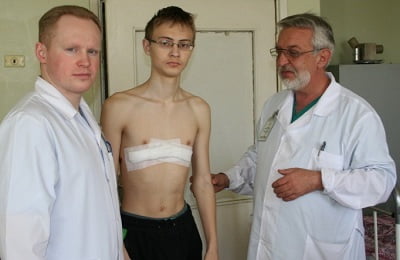 торакопластика по Равичу;
торакопластика по Равичу;- операция по Абрамсону;
- торакопластика по Дольницкому-Дирдовской;
- торакопластика по Кондрашину;
- торакопластика по Тимощенко.
Как правило, в основе большинства из них лежит процесс частичного удаления тела грудины с последующим совмещением ее остатков с ребрами и фиксацией новой конфигурации в пределах анатомической нормы. Фиксация производится посредством наложения швов и за счет натяжения грудных мышц и мышц живота. Все манипуляции производятся через разрез кожи различной конфигурации.
В некоторых операциях применяются титановые пластины (например, по методу Тимощенко, Абрамсона), которые изготавливаются с определенным изгибом, совпадающим с конфигурацией грудной клетки в норме.
Такая пластина поддерживает анатомически нормальное состояние грудины и способствует устойчивому исправлению деформации. Через полгода ее удаляют. Либо устанавливают пластины в виде обода, которые необходимо носить около трех лет.
 После проведения операции пациенту показана госпитализация в течение минимум десяти дней. Спустя пару месяцев можно приступить к небольшим физическим нагрузкам, например, плаванию.
После проведения операции пациенту показана госпитализация в течение минимум десяти дней. Спустя пару месяцев можно приступить к небольшим физическим нагрузкам, например, плаванию.
К полноценному режиму жизни, лишенному каких-либо ограничений, можно вернуться через полгода после операции. В большинстве случаев оперативное вмешательство полностью помогает полностью удалить килевидную деформацию грудной клетки.