Медицинский термин хроническая обструктивная болезнь легких сравнительно молодой в пульмонологии. Согласно
 Международной классификации болезней 10 пересмотра, ХОБЛ включает:
Международной классификации болезней 10 пересмотра, ХОБЛ включает:
- хронический обструктивный бронхит;
- простой и слизисто-гнойный хронический бронхит;
- эмфизему.
В подавляющем большинстве клинических случаев и эмфизема, и хронический обструктивный бронхит протекают одновременно, что послужило поводом для объединения данных нозологических форм в понятие ХОБЛ.
Причины ХОБЛ
Этиология и патогенез ХОБЛ сложны и многокомпонентны. Для развития такой болезни изолированной причины недостаточно. Только наличие предрасполагающих факторов в содружестве с непосредственными патогенами, зачастую несколькими, способны привести к хронической бронхообструкции.
Существуют определенные факторы риска ХОБЛ, которые ответственны за развитие патологического обструктивного процесса в дыхательных путях:
- Наследственная недостаточность антитрипсина. Антитрипсин — это антифермент, инактивирующий протеазы — одни из основных участников воспаления, приводящие к повреждению ткани. При недостатке антитрипсина, протеазы буквально расплавляют легочные структуры при воспалении. Если у человека присутствует данная генетическая патология, обычно ХОБЛ диагностируют еще до 45 лет.
- Фагоцитарная недостаточность: врожденная и приобретенная. Невозможность лейкоцитов поглотить и уничтожить патогенный агент приводит к незавершенному фагоцитозу и хронизации воспаления. Такие микроорганизмы, как микоплазмы, хламидии, стафилококки, вирус гриппа часто являются причиной приобретенной фагоцитарной недостаточности.
 Снижение выработки секреторного иммуноглобулина А, отвечающего за местный гуморальный иммунный ответ в легких. Недостаток IgA обычно проявляется частыми и затяжными ОРЗ.
Снижение выработки секреторного иммуноглобулина А, отвечающего за местный гуморальный иммунный ответ в легких. Недостаток IgA обычно проявляется частыми и затяжными ОРЗ.- Тяжелые вирусные пневмонии в младенческом возрасте.
- Аллергия. У лиц, склонных к аллергическим процессам, наблюдается повышенная бронхореактивность на бактерии, вирусы, загрязнители окружающей среды, что проявляется бронхоспазмом. Банальные ОРЗ и ОРВИ выступают причиной появления обструкции и в дальнейшем могут привести к ХОБЛ.
- Алкоголизм. При алкоголизме в значительной степени поражается печень — орган, который продуцирует белки гемостаза, воспалительные и антивоспалительные медиаторы. Вследствие подавления выработки данных веществ, ответственных за воспаление и иммунный ответ, заболевания органов дыхания завершаются фиброзом легочной ткани и хроническим вялотекущим течением.
- Длительный стресс. При продолжительных стрессовых ситуациях в крови возрастает уровень гормонов надпочечников: адреналина и глюкокортикоидов. Эти гормоны подавляют созревание и активность фагоцитов, способствуют их разрушению, таким образом, снижая клеточный иммунный ответ.
Основные причины ХОБЛ:
- Отягощенный наследственный анамнез. При наличии ХОБЛ у одного родителя, вероятность заболевания равна 40%, у обоих родителей — 60%.
- Инфекционные заболевания дыхательных путей: частые и особенно недолеченные болезни.
- В аспекте развития ХОБЛ большую роль играют хламидии и микоплазмы, которые вызывают аллергический процесс замедленного типа, а также золотистый стафилококк, пневмококк, гемофильная палочка, риновирус. Чем чаще человек переносит данные болезни или их обострения, тем выше вероятность их перехода в ХОБЛ.
-
 Неблагоприятные производственные условия:
Неблагоприятные производственные условия:- производственные поллютанты: крупная пыль, частички которой превышают 5 мкм: кремниевая, угольная, цементная, металлическая, пластиковая, электрогазосварочная, шлифовальная и др.;
- токсические газы: хлор, аммиак, сварочный аэрозоль, озон, кислотные газы;
- охлаждающий микроклимат.
- Курение. Многочисленными клиническими исследованиями установлено, что курение может привести к ХОБЛ при наличии наследственной предрасположенности. В особенности это касается недостаточности антитрипсина.
- Проживание на территории с выраженным атмосферным загрязнением (вблизи от ТЭЦ и промышленных предприятий — источников оксида серы и азота).
- Нарушение носового дыхания. Патологические изменения слизистой носовых ходов играют значительную роль в патогенезе ХОБЛ. Нос стоит на страже безопасности средних и нижних дыхательных путей:
- внутренняя поверхность носовых ходов богата близко расположенными к поверхности кровеносными сосудами, которые согревают воздух;
- реснички мерцательного эпителия, двигаясь в направлении выхода из ноздрей, не дают проникнуть пылевым частицам и другим загрязнителям в дыхательные пути;
- бокаловидные клетки эпителия интенсивно вырабатывают слизь, тем самым увлажняют сухой вдыхаемый воздух.
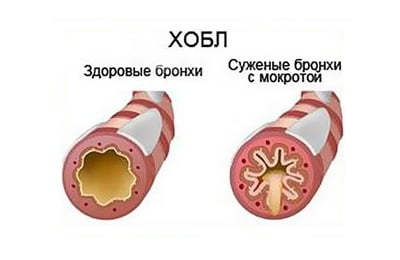 Длительное и частое воздействие инфекционных агентов, производственных вредностей приводят к поражению слизистой оболочки носа, и неспособности ее выполнять свою защитную функцию. Повреждающие факторы проникают в нижние дыхательные пути, где нет такого защитного арсенала.
Длительное и частое воздействие инфекционных агентов, производственных вредностей приводят к поражению слизистой оболочки носа, и неспособности ее выполнять свою защитную функцию. Повреждающие факторы проникают в нижние дыхательные пути, где нет такого защитного арсенала.
В первую очередь, слизистая носовых ходов утолщается и вырабатывает повышенное количество слизи, вследствие чего затрудняется дыхание через нос. Затем гипертрофические процессы сменяются атрофическими: мерцательный эпителий видоизменяется на плоский, полностью погибает железистый аппарат. В итоге барьерная функция нивелируется.
к оглавлению ↑Как развивается ХОБЛ?
Хроническая обструктивная болезнь легких — это патологический процесс формирования бронхообструкции вследствие хронического бронхита и/или эмфиземы легких. Патогенез ХОБЛ условно можно разделить на три стадии. Рассмотрим каждую из них подробнее.
к оглавлению ↑Фаза агрессии
В первой фазе развития ХОБЛ — фазе агрессии, длительное действие раздражающего фактора приводит к ответной реакции со стороны слизистой оболочки трахеи и бронхов. Начинает вырабатываться большое количество вязкой слизи. Внутренняя оболочка бронхов гипертрофируется.
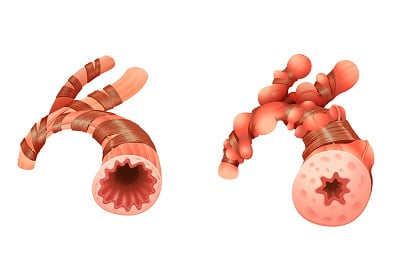 Постепенно эскалаторная функция бронхов подавляется, и естественный дренаж становится невозможен. Нарушается целостность эпителия бронхиального дерева, структуры клеток разрушаются.
Постепенно эскалаторная функция бронхов подавляется, и естественный дренаж становится невозможен. Нарушается целостность эпителия бронхиального дерева, структуры клеток разрушаются.
Слизь, содержащая раздражающие агенты, вызывает постоянное повреждающее действие на стенку бронха, а затем на веточки окончаний блуждающего нерва, что клинически определяется бронхоспазмом. Фактически, данная стадия выглядит как катар бронхов.
к оглавлению ↑Фаза развернутого воспаления
Организм пытается всеми силами локализовать, уничтожить и удалить патогенный фактор. К бронхиальной стенке направляется пул различных видов лейкоцитов:
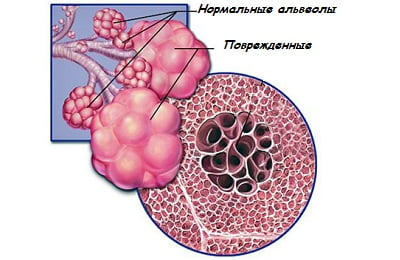 фагоциты пытаются поглотить и переварить бактерии и пыль, разрушаясь (особенно при поглощении пыли), они выделяют массу противоспалительных медиаторов (биогенные амины, интерлейкины, простагландины, лейкотриены, тромбоксаны), ферментов-протеаз, которые повреждают ткань бронхов и альвеол;
фагоциты пытаются поглотить и переварить бактерии и пыль, разрушаясь (особенно при поглощении пыли), они выделяют массу противоспалительных медиаторов (биогенные амины, интерлейкины, простагландины, лейкотриены, тромбоксаны), ферментов-протеаз, которые повреждают ткань бронхов и альвеол;- в межклеточное пространство синтезируются кинины, факторы системы гемостаза и комплемента;
- преобладание парасимпатической иннервации приводит к дегрануляции базофилов с высвобождением гистамина.
Медиаторы воспаления — это крупные белковые молекулы. Они прямым образом меняют онкотическое и осмотическое давление в кровеносной сети и клетках легочной ткани. В венозной части капиллярной сети увеличивается давление и начинается экссудация: из капилляров бронхов начинает диффундировать вода, фибриноген, соли и белки, приводя к межклеточному отеку.
Активное воспаление разрушает слизистую бронхов, образуя мокроту. Гистамин приводит к спазму гладких мышц бронхиальных стенок. Такой же направленностью обладает и ацетилхолин, который высвобождается парасимпатическими нервными окончаниями.
С одной стороны, большое количество слизисто-гнойной мокроты и межклеточный отек, а с другой стороны — спазм мышечного компонента, приводят к сужению просвета бронхов — бронхообструкции.
к оглавлению ↑Фаза деформации дыхательных путей
Третья фаза — этап завершения воспаления и деформации дыхательных путей. В этот период активно пролиферируют (размножаются) клетки стромы легких — ткани, которая окружает бронхи и альвеолы.
Стромальная ткань — это соединительнотканные волокна, в которых проходят сосуды и нервы. Она богата фибробластами, которые формируют склероз.
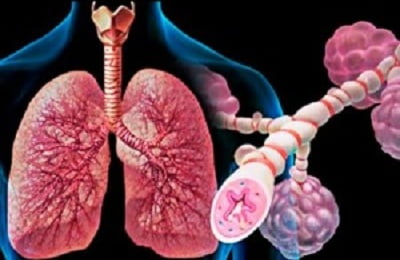 Пролиферация полностью подвластна биологически активным веществам с антивоспалительной направленностью:
Пролиферация полностью подвластна биологически активным веществам с антивоспалительной направленностью:
- ингибиторы протеаз (антитрипсин), факторов комплемента;
- антиоксиданты (церулоплазмин, пероксидазы, гаптоглобин, супероксиддисмутаза);
- глюкокортикоиды;
- гепарин.
У человека, имеющего склонность к ХОБЛ, наблюдается недостаток антитрипсина и нарушение баланса антиоксидантной системы плазмы и эритроцитов, поэтому нормальное завершение воспалительного процесса невозможно.
Частые инфекционные заболевания дыхательных путей приводят к длительной стимуляции лейкоцитов (макрофагов) циркулирующими иммунными комплексами антиген-антитело, продуктами распада микроорганизмов.
Кроме того, недостаток выработки местного секреторного иммуноглобулина А ведет к незавершенному фагоцитозу микроорганизмов. Результатом этого является вторично-хроническое воспаление: заболевание принимает затяжной характер.
к оглавлению ↑Последствия болезни
Вялотекущее продолжительное воспаление приводит к образованию фиброзной ткани в бронхах и альвеолах, в результате чего функция органа нарушается. Бронхи деформируются, а их слизистая атрофируется. В пораженных мелких бронхах и альвеолах нарушается выработка сурфактанта — вещества, препятствующего спаданию легочной ткани, что приводит к бронхоспазму.
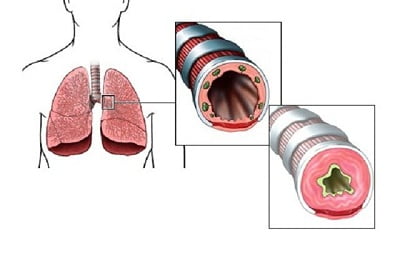 Закупорка бронхов мокротой, потеря способности к самоочищению, бронхоспазм, становятся причиной того, что нижерасположенные разветвления бронхиального дерева начинают патологически расширяться. Так возникают эмфизематозные расширения дыхательных путей.
Закупорка бронхов мокротой, потеря способности к самоочищению, бронхоспазм, становятся причиной того, что нижерасположенные разветвления бронхиального дерева начинают патологически расширяться. Так возникают эмфизематозные расширения дыхательных путей.
Стойкая бронхообструкция способствует дальнейшему развитию эмфиземы ввиду развития клапанного механизма: на вдохе воздух беспрепятственно заполняет дыхательные пути, но выйти естественным образом он не может, так как мелкие бронхи и альвеолы спадаются и работают наподобие клапана, закрывающего просвет во время выхода воздуха на выдохе.
Следствием повреждения нижних дыхательных путей становится нарушение вентиляции легких: газообмен между альвеолярным воздухом и кровью затрудняется, вследствие чего в крови повышается содержание углекислого газа, а уровень кислорода снижается. При ХОБЛ вентиляционные нарушения наступают довольно рано.
Легкий характер дыхательной недостаточности наблюдается уже на ранних стадиях болезни. По мере прогрессирования обструкции и эмфиземы, дыхательная недостаточность достигает своего апогея, приводя к инвалидизации.
Альвеолярная гиповентиляция и гиперкапния (высокий уровень углекислого газа) вызывают рефлекторное сужение артериальной части капиллярной сети легких, несущей в легкие венозную кровь. В артериолах повышается сопротивление, которое распространяется на сеть легочных артерий и правый желудочек. Давление в желудочках и сосудах возрастает, приводя к развитию легочной гипертензии, а в дальнейшем и хронического легочного сердца.
 Нарушение проходимости бронхов при обструкции может привести к развитию очагов перифокальной пневмонии. Такие пневмонии склонны к затяжному течению с неблагоприятным исходом: возникновением бронхоэктазов, пневмофиброза.
Нарушение проходимости бронхов при обструкции может привести к развитию очагов перифокальной пневмонии. Такие пневмонии склонны к затяжному течению с неблагоприятным исходом: возникновением бронхоэктазов, пневмофиброза.
Скорость перехода гипертрофического бронхита в атрофический во многом зависит от патогенного фактора. Так, поражение дыхательных путей производственной пылью (кремниевой, угольной) вызывает быстрый переход в хроническое воспаление. Для инфекционных поражений легких характерен довольно длительный переход в ХОБЛ.