Учитывая уровень современной медицины, коклюш быстро диагностируется и лечится. Важно знать, как начинается и протекает данная болезнь для раннего обращения к врачу. Это помогает значительно снизить риск осложнений, особенно у маленьких пациентов. Узнать, как распознать коклюш и лечить его, расскажет данная статья.
Закономерности возникновения и распространения коклюша
Коклюш является острой бактериальной инфекцией, которая сопровождается развитием воспалительного процесса в верхних дыхательных путях, приступообразным спастическим кашлем. Чаще встречается в детском возрасте, но может проявиться и у взрослых.
Коклюш относится к группе антропонозных болезней. Это означает, что его возбудитель может существовать только в организме человека. Данная особенность объясняет высокую степень заражения коклюшем при контакте с больным.
Бактерия, вызывающая развитие коклюша, называется Bordetella pertussis. Она представляет собой грамотрицательную палочку, малоустойчивую к факторам окружающей среды. Характерной чертой строения служат микроворсинки , помогающие возбудителю прикрепляться к мерцательному эпителию респираторного тракта. Главным свойством микроорганизма считается способность к выработке токсинов.
 Бордетелла продуцирует:
Бордетелла продуцирует:
- цитотоксин (вызывает гибель клеток человеческого организма);
- экзотоксин (уменьшает сопротивляемость клеток к инфекции);
- эндотоксин.
Возбудитель не способен проникать в системный кровоток и циркулировать по организму.
Чтобы понять, как проявляется коклюш, важно знать эпидемиологию заболевания. Источником заражения всегда является больной человек. Заразен он в последние 2 дня инкубационного периода, во время клинических проявлений инфекции. К концу 3 недели заразным считается каждый 10 пациент.
Механизм заражения коклюша только аспирационный — путь передачи возбудителя от больного является воздушно-капельным. Заразиться можно только при тесном контакте (расстояние от инфицированного человека не более 2 м), что обусловлено плохой выживаемостью бактерии в окружающей среде.
Некоторые особенности коклюша:
- Человек восприимчив к данной инфекции с первых дней жизни.
- После перенесенного коклюша формируется пожизненный иммунитет. Бывают единичные случаи повторного заражения у пожилых.
 Высокая степень контагиозности (способности передаваться от больного к здоровому человеку).
Высокая степень контагиозности (способности передаваться от больного к здоровому человеку).- Периодичность динамики заболевания (каждые 3-4 года).
- Сезонность вспышек инфекции в осенне-зимний период.
- Городское население болеет чаще.
- Вспышки инфекции характеризуются большой продолжительностью (до нескольких месяцев).
- Чаще болеют дети, которые не делали прививки по национальному календарю.
Механизм развития заболевания
Местом для развития инфекции является слизистая оболочка гортани, трахеи и бронхов. Возбудитель с помощью микроворсинок прикрепляется к клеткам мерцательного эпителия дыхательных путей, размножается и формирует колонии.
 Этот процесс сопровождается продукцией токсинов, разрушающих слизистую оболочку. Результатом этого является направление рефлекторного импульса в головной мозг и развитие кашля. Такие изменения характеризуют катаральную стадию развития болезни.
Этот процесс сопровождается продукцией токсинов, разрушающих слизистую оболочку. Результатом этого является направление рефлекторного импульса в головной мозг и развитие кашля. Такие изменения характеризуют катаральную стадию развития болезни.
После гибели возбудителя повторно выделяются токсины, находящиеся у них внутри. При этом еще больше повреждаются и гибнут клетки эпителия дыхательных путей. Нервные импульсы в головной мозг следуют непрерывным потоком, перевозбуждая кашлевой и дыхательный центры. Эти процессы обуславливают стадию основных клинических проявлений. Возникает приступообразный спастический кашель, являющийся характерным симптомом для коклюша.
Длительное перевозбуждение определенных структур головного мозга приводит к их угнетению. Клинически это сопровождается апноэ (временная остановка дыхания) продолжительностью до 2 минут.
Повреждение эпителия дыхательных путей, снижение защитных механизмов организма — прекрасные условия для присоединения патогенной флоры и развития бактериальных осложнений (пневмонии).
Таким образом, патогенез коклюша можно свести к 7 этапам:
- Попадание возбудителя в организм человека.
- Прикрепление и колонизация его на слизистой дыхательных путей.
 Выделение токсинов, повреждающих и убивающих клетки эпителия.
Выделение токсинов, повреждающих и убивающих клетки эпителия.- Возбуждение кашлевого и дыхательного центра.
- Гибель возбудителя, сопровождающаяся повторным выделением токсинов.
- Перевозбуждение структур головного мозга.
- Выраженное снижение иммунитета и присоединение вторичной патогенной микрофлоры.
Клетки мерцательного эпителия гортани, трахеи и бронхов склонны к регенерации. Для восстановления большой площади повреждения требуется много времени, следствием чего становится длительный остаточный кашель (до нескольких месяцев).
к оглавлению ↑Клиническая картина коклюша
Инкубационный период (от момента попадания возбудителя в организм до появления первых симптомов) длится до 2 недель.
 А теперь поэтапно рассмотрим, как проявляется коклюш у детей и взрослых. Итак, различают три этапа заболевания:
А теперь поэтапно рассмотрим, как проявляется коклюш у детей и взрослых. Итак, различают три этапа заболевания:
- Катаральный.
- Спазматический.
- Период разрешения.
Первый период у детей продолжается 2 недели, у взрослых длится дольше. Первые признаки коклюша при этом:
- навязчивый непродуктивный кашель, возникающий чаще вечером и ночью;
- субфебрильная температура;
- насморк;
- беспокойство;
- раздражительность;
- капризность (у маленьких детей).
Переход от катарального ко 2 периоду заболевания знаменует появление приступообразного судорожного кашля. Продолжительность его до 1 месяца. Основные симптомы коклюша в это время:
 характерный судорожный кашель;
характерный судорожный кашель;- рвота на высоте приступа;
- нормальная температура тела;
- общая слабость;
- постоянное чувство тревоги;
- кровоизлияния на коже и слизистых глаз.
Симптомы у детей и взрослых, как правило, могут проявляться по-разному. У маленьких пациентов клиника коклюша имеет более яркую окраску. Если во время спазматического периода поднялась температура, то это свидетельствует о присоединении вторичной инфекции.
Перед приступом кашля у больных могут возникать:
- общее беспокойство;
- тяжесть в груди;
- першение в горле.
 Кашель при коклюше имеет характерную картину:
Кашель при коклюше имеет характерную картину:
- больной возбужден;
- лицо красное;
- глаза широко раскрыты, в них читается испуг.
На протяжении длинного выдоха идет серия из 5-10 кашлевых толчков, затем свистящий вдох — реприз. Возникает он из-за спазма голосовой щели. При затянувшемся приступе набухают шейные вены, повышается потоотделение. Для детей характерны непроизвольные мочеиспускание и дефекация, рвота, судороги.
После приступа отходит небольшое количество вязкой мокроты. Иногда в ней могут быть прожилки свежей крови, слизь, что связано с повреждением стенки поверхностных сосудов из-за повышенного давления.
Между приступами больной чувствует себя удовлетворительно. Жалоб у него нет. В это время сохраняется редкий кашель. Начинается отделение мокроты. Продолжительность этого периода до 3 недель.
к оглавлению ↑Диагностика и классификация заболевания
Классифицируют заболевание по следующим параметрам:
- степень тяжести;
- развитие клинических проявлений.
В первом случае выделяют следующие формы коклюша:
 Легкое течение, когда количество классических приступов кашля за сутки не более15. Общее состояние не страдает.
Легкое течение, когда количество классических приступов кашля за сутки не более15. Общее состояние не страдает.- Среднетяжелое течение характеризуется возникновением приступов до 25 раз в сутки. Между ними у больного выявляются тахикардия, местные кровоизлияния, общая слабость.
- Тяжелое течение развивается при 30 и более приступах за сутки. Отличаются они большей продолжительностью и развитием апноэ. У пациента нарушается сон, отсутствует аппетит.
Такое подразделение помогает врачам определиться, как будет происходить лечение и наблюдение — амбулаторно или стационарно. При развитии тяжелой формы коклюша больной госпитализируется в палату интенсивной терапии или реанимационное отделение.
По особенностям развития клинической картины данное заболевание делится на:
- Типичный (классический) вариант — развивается по вышеописанному сценарию.
- Стертая форма возникает у привитых детей и взрослых. Кашля, сопровождающегося репризой, не бывает. Он носит навязчивый характер, продолжителен по времени. Осложнения бывают редко.
- Абортивная форма отличается непродолжительными приступами в течение нескольких дней, либо их отсутствием.
- Субклиническая форма выявляется случайным образом при обследовании коллектива, где есть источник инфекции.
 Врач диагностирует заболевание на основании комплекса мероприятий, включающих:
Врач диагностирует заболевание на основании комплекса мероприятий, включающих:
- выяснение жалоб пациента;
- сбор анамнеза жизни и заболевания;
- объективный осмотр;
- данные лабораторного и дополнительных исследований.
При осмотре больного коклюшем выявляется:
- одутловатость лица;
- кожные и слизистые мелкие кровоизлияния;
- цианоз носогубного треугольника
При аускультации сердца отмечается учащенное сердцебиение. В легких выслушиваются сухие рассеянные хрипы. При присоединении вторичной инфекции дополнительно выявляются влажные разнокалиберные хрипы.
 Общий анализ крови неспецифичен. В нем отмечается выраженное увеличение количества лейкоцитов, лимфоцитов, ускорение СОЭ.
Общий анализ крови неспецифичен. В нем отмечается выраженное увеличение количества лейкоцитов, лимфоцитов, ускорение СОЭ.
Специфическим способом для диагностики коклюша является обнаружение возбудителя в мазках с задней стенки глотки. Исходный материал исследуют бактериологическим методом, что подразумевает высевание Бордетеллы на специальные среды. Плюсом считается выявление конкретного микроорганизма и определение чувствительности к антибиотикам для подбора рациональной терапии.
Возможно назначение иммуноферментного анализа крови для обнаружения антител к возбудителю.
Обзорная рентгенограмма органов грудной клетки показана всем больным коклюшем. Задачей ее является выявление осложнений, не диагностированных во время осмотра — пневмония.
к оглавлению ↑Лечение и возможные осложнения болезни
Терапия коклюша включает в себя:
- Общие рекомендации: частые проветривания помещения, применение увлажнителей воздуха, щадящая диета, ограничение от резких запахов и шумов, хороший сон.
 Медикаментозные назначения:
Медикаментозные назначения:
- антибиотики: макролиды (Эритромицин, Вильпрафен, Сумамед), полусинтетические пенициллины (Ампициллин), аминогликозиды (Амикацин);
- противоаллергические препараты (Пипольфен);
- седативные и транквилизаторы: Релиум, Себазон.
- Оксигенотерапия.
Только врач определяет, какой именно препарат назначить, его дозировку и продолжительность приема.
Лечение проводят амбулаторно или стационарно. Показания для госпитализации:
- возраст до года;
- среднетяжелое и тяжелое течение болезни;
- наличие осложнений.
В тяжелых случаях с развитием апноэ при коклюше показана искусственная вентиляция легких.
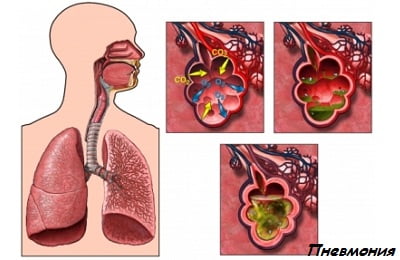 Чаще всего при коклюше развиваются:
Чаще всего при коклюше развиваются:
- пневмонии;
- бронхиты;
- отиты;
- энцефалопатия, сопровождающаяся судорожным синдромом;
- плевриты.
У детей, перенесших коклюш в раннем возрасте, часто развивается бронхоэктатическая болезнь. У маленьких пациентов приступ коклюша может спровоцировать развитие ложного крупа (стеноза гортани). Такое состояние требует неотложной медицинской помощи.
Редко случаются геморрагический инсульт, выпадение половых органов (у пожилых женщин) и прямой кишки.
Выявление коклюша в домашних условиях нежелательно. Самодиагностика и лечение может привести к печальным последствиям. Только врач знает, как определить коклюш и подобрать рациональную терапию.