Наличие постоянного кашля у малыша уже является поводом для беспокойства родителей. Если при этом температура тела повышается, лишь незначительно или остается в норме, возможно ли заподозрить в этом случае пневмонию?
Значение терморегуляции организма при попадании инфекции
Пневмония ‒ это острое инфекционное заболевание легких, характеризующееся очаговым поражением верхних респираторных отделов, преимущественно бактериального способа поражения. Причин ее возникновения может быть несколько, но основная клиническая картина, определяющая точный диагноз основывается на симптомах повышения температуры и кашля.
В зависимости от четко выраженных симптомов различают типичное и нетипичное течение болезни. Все разновидности пневмонии имеют отличительные признаки, которые группируют по:
 Этиологии, то есть причины возникновения: бактериальная, вирусная, грибковая, хламидийная, микоплазменная.
Этиологии, то есть причины возникновения: бактериальная, вирусная, грибковая, хламидийная, микоплазменная.- Очагу поражения легких.
- Условиям инфицирования: домашняя, больничная, вентиляционная, аспирационная.
- Клинике проявления: типичная, нетипичная.
При типичной клинике заболевания, пневмония у детей носит ярко выраженный характер, и правильная постановка диагноза зависит от бдительности родителей и квалификации специалиста.
Типичные симптомы для любого недомогания, причиной которого стало проникновение в организм инородных веществ, называемых пептидами (бактерий вирусов грибков), это повышение температуры и озноб. При появлении пептидов в организме срабатывает защитный механизм регулируемый частью головного мозга, гипоталамусом. Он отвечает за терморегуляцию организма.
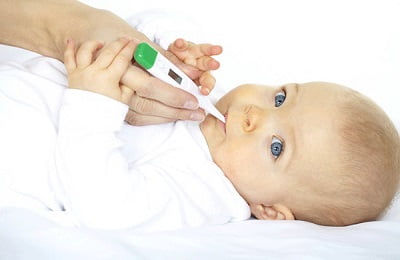 В результате определенных физико-химических процессов происходит повышение температуры тела, указывающей на то, что в организме присутствует воспалительный процесс. Гипоталамус включает защитную функцию, которая способствует выработке интерферона и созданию условий, гибели большей части бактерий. В обратном случае пневмония без температуры может носить скрытую форму и представлять немалую угрозу для здоровья.
В результате определенных физико-химических процессов происходит повышение температуры тела, указывающей на то, что в организме присутствует воспалительный процесс. Гипоталамус включает защитную функцию, которая способствует выработке интерферона и созданию условий, гибели большей части бактерий. В обратном случае пневмония без температуры может носить скрытую форму и представлять немалую угрозу для здоровья.
Если температура тела ребенка нормальная, или слегка повышенная, родителям следует обратить внимание на следующие признаки, наличие которых может говорить о протекании пневмонии с нетипичной клинической картиной:
- постоянный сухой кашель;
- общее недомогание, слабость;
- одышка;
- быстрая утомляемость;
- яркий румянец на фоне общего бледного кожного покрова.
Все вышеупомянутое не дает основания ставить диагноз, а является поводом для обращения к специалисту.
к оглавлению ↑Разновидности болезни в зависимости от возбудителя
При неярко выраженном характере инфекционного заболевания, тем сложнее поставить диагноз, чем меньше возраст ребенка.
В зависимости от этиологии, то есть природы возбудителя, существует определенное деление на возрастные группы детей от 6 месяцев до 15 лет, характерное для внебольничного инфицирования.
| Возраст и статистика % | Этиология | Характер течения |
|---|---|---|
| До 6 месяцев 10-15% | Хламидийная инфекция | Диффузные легочные изменения |
| От 6 месяцев до 5 лет до 20% | Микроорганизм микоплазма | В начальной стадии покашливание сопровождается головной болью, общей интоксикацией, слабостью |
| От 7 до 15 лет о 20-40% | Через 2-3 дня присоединяется боль в горле и животе, хрипы при дыхании. |
Возбудителями вышеупомянутых разновидностей нетипичной формы болезни являются бактерии и микроорганизмы. Однако существует еще одна форма, при которой воспаление легких без температуры, вызывается бактериальной инфекцией, на фоне перенесенного вирусного заболевания и относится она к смешанному типу.
Эта нетипичная форма развивается, как осложнение на фоне ОРЗ, носит очаговый характер поражения легких и возникает на 2-4 день проявления респираторного заболевания.
Признаки протекания пневмонии у ребенка без температуры при ОРЗ, сходны по этимологии с течением болезни, вызванной микробами хламидии и микоплазмы. Вероятность такого осложнения невысока, но существует совокупность факторов, способствующих развитию недомогания:
- Ослабленный иммунитет.
 Прием антибиотиков при ОРЗ. Следует учесть, что прием антибиотика в профилактических целях не способствует выздоровлению малыша, а увеличивает вероятность того, что заболевание перерастет в пневмонию в несколько раз.
Прием антибиотиков при ОРЗ. Следует учесть, что прием антибиотика в профилактических целях не способствует выздоровлению малыша, а увеличивает вероятность того, что заболевание перерастет в пневмонию в несколько раз.- Слишком сухой вдыхаемый воздух. Вирус опускается в легкие и вызывает закупорку дыхательных путей, нарушается вентиляция. В нормальной легочной микрофлоре начинают размножаться бактерии, а в легких начинает накапливаться слизь, загустевает и появляется очаг болезни.
- Прием препаратов подсушивающего действия на мокроту.
Даже одного из этих факторов достаточно, чтобы в течение короткого времени подсушенная слизь загустела и стала причиной очага распространения инфекции, и в течение нескольких дней возникло осложнение.
к оглавлению ↑Правильная постановка диагноза и назначение лечения
Если болезнь протекает без температуры у ребенка, и на самочувствие он не жалуется, а улучшения не наблюдается, дальнейшее развитие событий зависит от знания основ родительской безопасности.
 Опасные симптомы:
Опасные симптомы:
- Простудное заболевание сопровождается непрекращающимся кашлем.
- Невозможность сделать глубокий вдох.
- Бледность кожи. Бактерии выделяют токсины, вызывающие спазм сосудов.
- Одышка.
В случае если болезнь прогрессирует или явного улучшения состояния не происходит в течение недели, консультация грамотного специалиста обязательна. Обращение к врачу должно подтвердить или опровергнуть подозрение на диагноз и обязательно должно включать:
- общий анализ крови;
- рентгенологический снимок, желательно в двух проекциях.
В анализе крови при наличии бактериальной инфекции будет присутствовать ярко выраженный лейкоцитоз. На рентгеновском снимке третью часть легкого перекрывает тень от сердца. Если очаг воспаления находится в центральной прикорневой части, рекомендуется сделать второй снимок в профиль.
Анализ крови поможет врачу выбрать антибиотикотерапию. В зависимости от состояния ребенка, лечебные мероприятия проводятся дома или в амбулатории.
Существует широкий выбор препаратов, позволяющий избежать инъекций, которые так тяжело переносят дети. Для эффективного лечения комплекс должен включать:
- Антибактериальные препараты. Выбор стартовой терапии зависит от этиологии заболевания. Азитромицин эффективен в борьбе с микробами микоплазмы и хламидии. В случае бактериального происхождения применяется амоксициллиновая группа.
- Мукоактивные средства для отделения густой мокроты.
 Бронхолитические средства.
Бронхолитические средства.- Иммуномодулирующие препараты.
- Витамины. Комплекс мультивитаминов назначается на стадии выздоровления.
- Обязательная оральная гидратация. Для разжижения крови необходимо восполнять жидкость в объеме равном половине суточной дозы из расчета 20-30мл /кг.
- Эффективно применение лечебных массажей и процедур физиотерапии, позволяющих восстановить поврежденную легочную ткань и ускорить отхождение мокроты. Ингаляции с Амброксолом улучшают дренаж легких.
Всегда следует помнить, что болезнь проще предотвратить, чем лечить. ОРЗ не станет причиной осложнения, если соблюдать правильный питьевой режим, поддерживать прохладный влажный воздух помещения, в котором находится больной, на уровне 16 -18º С.
Применять препараты только по назначению специалиста. А закаливающие процедуры и физическая активность улучшают структуру легочной ткани и повышают сопротивляемость организма.