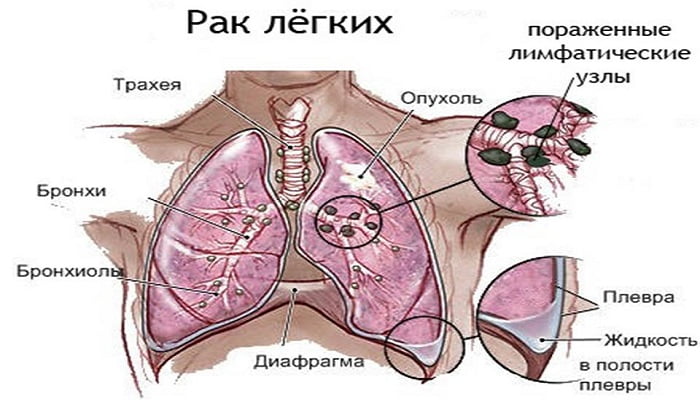
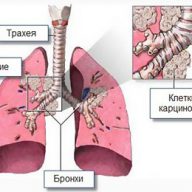
Онкологическое новообразование из плоских эпителиальных клеток относится к крупноклеточному раку легких. В отличие от аденокарциномы, плоскоклеточная форма рака растет медленно, что увеличивает шанс на выздоровление при условии ранней диагностики болезни.
Этиология заболевания
Злокачественный процесс зарождается в плоских клетках эпителия. На эпителиальной ткани бронхиального дерева крепятся реснички, выталкивающие наружу мокроту. Постоянное воздействие вредных, ядовитых веществ, канцерогенов постепенно уничтожают реснички, а на их месте формируются плоские клетки.
На участках с плоскими клетками эпителия оседает и застаивается мокрота. К застоявшейся жидкости присоединяются патогенные соединения, создавая благоприятные условия для развития атипичных клеток и формирования злокачественной опухоли.
Плоские клетки могут попасть в легкие из гортани, пищевода, ротовой полости. Этому способствуют определенные факторы:
- Курение. 90% больных, которым диагностировали плоскоклеточный рак легкого, курильщики со стажем. Год за годом, попадающие в легкие никотин, смолы, сжигают слизистую оболочку легких. В группу риска относятся и люди, проживающие с заядлым курильщиком. Вред пассивного курения научно доказан, 80% табачного дыма получают родственники или коллеги курящего.
-
Наследственный фактор. Учеными был выявлен ген, который увеличивает риск образования опухоли в легких, несмотря на здоровый образ жизни и отсутствие вредных привычек.
 Рак легких могут диагностировать человеку, если у него в роду насчитывается более 3 случаев заболевания.
Рак легких могут диагностировать человеку, если у него в роду насчитывается более 3 случаев заболевания. -
Экология. Развитие промышленности привело к увеличению роста онкологических образований.
Постоянный контакт с нижеперечисленными веществами в разы повышает риск развития рака: монооксид углерода, сернистый газ, формальдегид, асбест,диоксид азота, яды.
- Радиация. Выбросы от химических предприятий, токсичные выхлопы автомобилей, загрязненный воздух промышленных районов мегаполисов — все это убивает здоровые клетки слизистой оболочки, выстилающей легкие.
Возрастной диапазон пациентов, у которых обнаружен плоскоклеточный рак легкого — лица старше 60 лет, чаще всего мужчины. Отмечается закономерность поражения легких: правое легкое более склонно к формированию злокачественных образований, поскольку его бронх отклоняется от трахеи под меньшим углом. В результате особенности физиологического строения, в правое легкое попадает большее количество болезнетворных соединений и веществ.
Риск развития плоскоклеточного рака повышает наличие хронической обструктивной болезни легких или туберкулеза.
к оглавлению ↑Классификация плоскоклеточных опухолей легкого
Согласно локализации опухоли, плоскоклеточный рак легкого бывает:
- Центральный (место поражения: крупные бронхи);
- Периферический (в процесс вовлекаются мелкие бронхиолы, альвеолы, вторичные бронхи).
Злокачественную опухоль на разных стадиях подразделяют на группы по гистологическому строению. Чаще всего встречаются две формы:
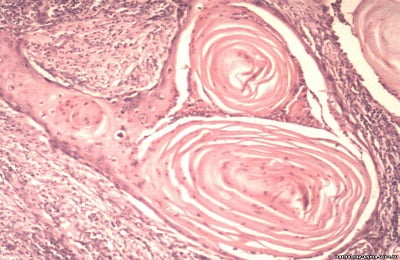
- Ороговевающий. Высокодифференцированный плоскоклеточный ороговевающий рак легкого отличается формированием клеток кератина. Для этой формы характерно образование раковых жемчужин. Это сконцентрированные скопления злокачественных клеток, в центре скопления наблюдается ороговение. Обнаружение ороговевающей формы опухоли на ранней стадии дает хороший шанс на исцеление.
-
Неороговевающий. Наиболее часто диагностируемая форма рака легких. Наблюдается чаще всего у лиц мужского пола после 40.
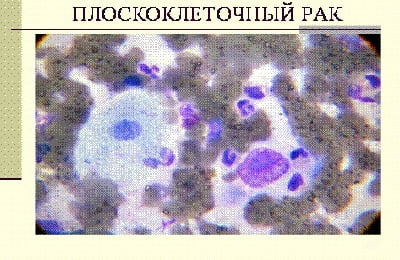 Умеренно дифференцированный плоскоклеточный неороговевающий рак легкого имеет свои особенности: отсутствие раковых жемчужин и митоз клеток, со скоростью, которая превышает скорость размножения клеток ткани. Для этой формы характерен быстрый рост опухоли. Из-за стремительного увеличения образования, стертой симптоматики, больные часто обращаются к врачу на поздней стадии, когда в лимфоузлах, печени, костной ткани появились метастазы.
Умеренно дифференцированный плоскоклеточный неороговевающий рак легкого имеет свои особенности: отсутствие раковых жемчужин и митоз клеток, со скоростью, которая превышает скорость размножения клеток ткани. Для этой формы характерен быстрый рост опухоли. Из-за стремительного увеличения образования, стертой симптоматики, больные часто обращаются к врачу на поздней стадии, когда в лимфоузлах, печени, костной ткани появились метастазы.Лечить такую форму рака крайне сложно, на 4 стадии применяются только паллиативная терапия.
- Низкодифференцированный плоскоклеточный рак легкого. Атипичные клетки имеют разную структуру, расположены отдельно друг от друга, что существенно затрудняет диагностику. Опухоль растет медленно, появление метастазов обусловлено разносом злокачественных клеток по лимфотоку.
К счастью, достаточно редко встречаются другие формы плоскоклеточного рака:
-
Железисто-плоскоклеточный рак легкого. Обнаруживается чаще у женщин. Эта форма сочетает в себе структурные признаки аденокарциномы и опухоли, которые содержат плоский эпителий.
 Как и карцинома, образование имеет большие размеры, склонно к стремительному метастазированию (на момент обнаружения рака, уже имеются метастазы).
Как и карцинома, образование имеет большие размеры, склонно к стремительному метастазированию (на момент обнаружения рака, уже имеются метастазы). - Диссеминированная опухоль. Атипичная форма плоскоклеточного рака, имеет множество мелких очагов, расположенных по всему легкому.
- Медиастинальная форма. Редкая разновидность плоскоклеточного рака, для которой типично быстрое метастазирование в лимфоузлы.
В 70% случаев пациентам диагностируют плоскоклеточный рак легкого с локализацией в центре легких (главный, долевой и сегментарный отделы).
к оглавлению ↑Симптомы и методы диагностики
Коварность любого онкологического заболевания заключается в сложности его диагностики на ранней стадии. Симптомы и клинические признаки в начале образования опухоли мало чем отличаются от пневмонии, туберкулеза.
Исходя из опыта онкологов, у 15% больных первые две стадии заболевания протекают абсолютно бессимптомно.
Симптомы болезни зависят от многих факторов: размера опухоли, гистологического строения, месторасположения, скорости формирования метастаз. Настораживающими симптомами плоскоклеточного рака могут быть:
 кашель неясной природы происхождения (такой кашель вызван раздражением бронхиальных рецепторов, которые реагируют на растущую опухоль), сначала кашель сухой, долго не проходит, не лечится традиционной терапией, позже становится влажным, в мокроте видна кровь или гной, запах слизи крайне неприятный;
кашель неясной природы происхождения (такой кашель вызван раздражением бронхиальных рецепторов, которые реагируют на растущую опухоль), сначала кашель сухой, долго не проходит, не лечится традиционной терапией, позже становится влажным, в мокроте видна кровь или гной, запах слизи крайне неприятный;- затрудненное дыхание и одышка (возникают в результате нарушения полноценной вентиляции легких);
- необъяснимая резкая потеря веса;
- боли в грудине;
- стойкое повышение температуры до субфебрильной отметки (37,5°).
Злокачественное образование проходит 4 стадии роста:
- Диаметр опухоли до 3 см.
- Размер новообразования колеблется от 3 до 6 см.
- Опухоль достигает объема 7-8 см, вероятно распространение метастаз.
- Глобальная интоксикация организма, метастазы в жизненно важных органах.
Точно определить раковую опухоль можно с помощью инструментальной диагностики:
- Рентгенография — позволяет определить форму новообразования в легких;
- Компьютерная томография — производит послойный анализ опухоли, исследует структуру и природу новообразования;
 Бронхоскопия — применяется для подтверждения плоскоклеточного центрального рака легкого;
Бронхоскопия — применяется для подтверждения плоскоклеточного центрального рака легкого;- Анализ крови на онкомаркеры — каждая злокачественная опухоль вырабатывает специфические белки, обнаружение таких клеток позволяет точно определить тип плоскоклеточного рака (ороговевающий, неороговевающий);
- Анализ мокроты;
- Диагностическая торакоскопия — проводится в случае трудностей с установлением диагноза: у пациента изымают микрочастицу опухоли из очага поражения и близлежащих лимфоузлов.
При подозрении на плоскоклеточную форму онкологии необходим комплекс диагностических процедур, поскольку рак часто маскируется под другие патологии дыхательных путей.
к оглавлению ↑Особенности терапии и прогноз на выживаемость
При плоскоклеточном раке легкого 1-2 стадии прогноз на выздоровление довольно обнадеживающий. Вероятность 5-летней выживаемости составляет 80 %. На 1 и 2 стадиях возможны следующие варианты лечения:
- Лучевая терапия. Пациенту в кровеносный сосуд, снабжающий опухоль, вводят радиоактивное вещество, которое предназначено разрушить злокачественные клетки.
- Хирургическое вмешательство. Больному проводят иссечение доли легкого с очагом поражения, без повреждения здоровых участков, либо полностью удаляют легкое с опухолью.
 Кибер-нож. Одно из последних изобретений борцов с онкологическими заболеваниями. Потоки радиоактивного излучения за несколько сеансов уничтожают рак на ранней стадии.
Кибер-нож. Одно из последних изобретений борцов с онкологическими заболеваниями. Потоки радиоактивного излучения за несколько сеансов уничтожают рак на ранней стадии.- Иммунотерапия. Сравнительной новый метод лечения. Чтобы разрушить опухоль, применяются ингибиторы ангиогенеза и факторов роста, которые препятствуют полноценному питанию новообразования.
- Химиотерапия. Больной системно принимает препараты, способные уничтожить аномальные клетки. Но у химиотерапии огромный недостаток: одновременно с атипичными клетками погибают здоровые. Поэтому больные часто умирают от побочных эффектов лечения.
На раннем этапе врачи могут использовать несколько методов лечения одновременно. 3 и 4 стадия считаются неоперабельными, поскольку рак прорастает вглубь тканей, распространяется на соседние органы.
Прогноз выживаемости на 3 стадии — не более 20%. С таким диагнозом показана лучевая терапия, химиопрепараты. Лечение проводится с целью уменьшить размеры новообразования для последующего проведения операции по удалению.
 После операции пациенту заново назначают облучение или курс противоопухолевых средств. На 4 стадии плоскоклеточного рака легкого показана лишь паллиативная терапия. Организм плохо реагирует на лечение, прогноз на выздоровление в этом случае — не выше 8% больных из 100. Больному необходимо обеспечить обезболивающие препараты, симптоматические средства, оказать психологическую поддержку.
После операции пациенту заново назначают облучение или курс противоопухолевых средств. На 4 стадии плоскоклеточного рака легкого показана лишь паллиативная терапия. Организм плохо реагирует на лечение, прогноз на выздоровление в этом случае — не выше 8% больных из 100. Больному необходимо обеспечить обезболивающие препараты, симптоматические средства, оказать психологическую поддержку.
Выздоровление также зависит от профессионализма врачей, качества оборудования, обеспеченности лекарственными средствами. В лечении плоскоклеточного рака легких крайне важна ранняя диагностика патологии. Победить рак непросто, но своевременное обращение к грамотному онкологу спасет человеку жизнь.