Пневмоцистная пневмония является редкой формой воспаления легких. Заболевать такой пневмонией могут люди, имеющие ослабленный иммунитет: недоношенные и ослабленные дети, люди с тяжелыми иммунными патологиями, лейкозом, туберкулезом.
Но чаще всего воспаление легких, вызванное пневмоцистами (пневмоцистоз), развивается у болеющих ВИЧ/СПИДом. Присутствие вируса иммунодефицита в организме человека ослабляет его иммунную систему, в частности клеточный иммунитет, давая возможность бесконтрольно развиваться тем микроорганизмам, которые при нормальном иммунитете человека развиваться не могут.
Эпидемиология и механизм развития пневмоцистной пневмонии
Пневмоцисты — это дрожжеподобные грибки класса Blastomycetes. Пневмоцисты очень широко распространены в природе, как среди животных, так и среди людей. Однако микроорганизмы, обитающие в легких животных, значительно отличаются по размерам от человеческих. Это означает, что заражение человека от животных невозможно — оно происходит от людей, болеющих пневмоцистозом или носителей.
Больные ВИЧ-инфекцией являются носителями пневмоцист в 90% случаев, они же являются основными источниками этой инфекции среди людей.
Пневмоцисты обладают выраженной тропностью (привязанностью) к легочной ткани. Паразиты облюбовали альвеолы легких, поскольку в течение всего цикла развития они нуждаются в большом количестве кислорода.
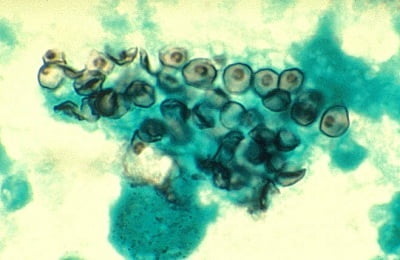 Попадают пневмоцисты в человеческие легкие воздушно-капельным путем с пылью, капельками слюны и слизи, но развиваться при нормальном уровне иммунитета они не могут, поэтому находятся в дремлющем состоянии — в виде цист. Имеются данные о вертикальном пути передачи пневмоцист — от ВИЧ-инфицированной матери плоду.
Попадают пневмоцисты в человеческие легкие воздушно-капельным путем с пылью, капельками слюны и слизи, но развиваться при нормальном уровне иммунитета они не могут, поэтому находятся в дремлющем состоянии — в виде цист. Имеются данные о вертикальном пути передачи пневмоцист — от ВИЧ-инфицированной матери плоду.
Пневмоцистная пневмония возникает при резком ослаблении общего и местного бронхопульмонального иммунитета, когда критически снижается количество альвеолярных макрофагов — легочных иммунных клеток. На фоне сниженного иммунитета количество пневмоцист за время инкубационного периода (от 4 до 12 недель) может вырасти с 10 тысяч до 1 миллиарда клеток.
Пневмоцистная пневмония является одним из маркеров при ВИЧ-инфекции. Экспериментально доказано, что вероятность возникновения этой формы пневмонии при ВИЧ обратно пропорциональна содержанию CD4+ лимфоцитов (Т-клеток) в крови больного, что можно определить лабораторными диагностическими тестами.
При снижении иммунитета у человека, зараженного пневмоцистами, происходит высвобождение микроорганизмов из цист и прикрепление их к стенкам альвеолоцитов (клеток, из которых построены стенки альвеол). Развиваясь в альвеолах, пневмоцисты размножаются и обсеменяют все новые и новые участки легких.
В процессе своей жизнедеятельности паразиты повреждают альвеолярные стенки, приводя к развитию реактивного интерстициального отека. Разбухшие стенки альвеол значительно уменьшают их просвет, затрудняя отток экссудата из них. В заполненных альвеолах нарушается газообмен.
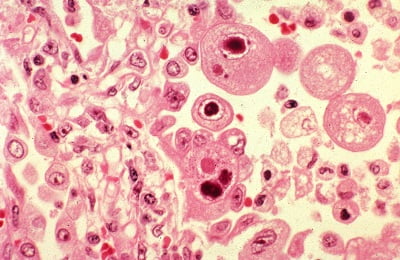 Для построения стенок новых клеток пневмоцисты используют фосфолипиды и протеины, входящие в состав сурфактанта легких хозяина. Сурфактант служит для защиты альвеол легких от спадения в момент выдоха, когда из них выталкивается воздух. Без сурфактанта легкие не могут функционировать. Поэтому, чтобы компенсировать возникшую нехватку этого вещества, человеческий организм начинает усиленно его продуцировать, но новый сурфактант опять используется паразитами для своих целей.
Для построения стенок новых клеток пневмоцисты используют фосфолипиды и протеины, входящие в состав сурфактанта легких хозяина. Сурфактант служит для защиты альвеол легких от спадения в момент выдоха, когда из них выталкивается воздух. Без сурфактанта легкие не могут функционировать. Поэтому, чтобы компенсировать возникшую нехватку этого вещества, человеческий организм начинает усиленно его продуцировать, но новый сурфактант опять используется паразитами для своих целей.
В результате в просвете альвеол в большом количестве скапливается «бракованное» сурфактантное вещество в виде пены. В состав этой альвеолярной пены, кроме остатков сурфактанта, также входят токсические вещества, выделяемые грибками в процессе жизнедеятельности.
к оглавлению ↑Дефицит сурфактанта и отек стенок альвеол приводит к «выключению» из дыхательного процесса большого количества альвеол и постепенно нарастающей дыхательной недостаточности, которая может послужить причиной смерти пациента.
Клинические проявления
Пневмоцистная пневмония при ВИЧ развивается с постепенным нарастанием симптоматики. Чаще всего начало заболевания совпадает с наступлением холодной погоды, поскольку в этот период иммунитет сезонно ослабевает. Инкубационный период пневмоцистоза длится около 4 недель, но иногда может затягиваться до 8-12 недель и более.
В начале заболевания основными симптомами пациентов могут быть общая слабость, сонливость, повышенная температура.
При анализе газового состава крови определяется гипоксемия (снижение уровня кислорода в крови) и респираторный алкалоз (повышение рН за счет газов крови).
Спустя 2-3 недели от начала заболевания присоединяются гриппоподобные симптомы. При прогрессировании воспаления легких в течение нескольких следующих недель симптоматика нарастает и появляются:
- Одышка — один из ранних признаков пневмоцистной пневмонии. Сначала она появляется при умеренной физической нагрузке, а спустя несколько недель — и в покое;
 Сухой кашель, преимущественно в дневное время. Позже кашель становится постоянным, появляется в ночное время. Во время кашля начинает отходить небольшое количество мокроты;
Сухой кашель, преимущественно в дневное время. Позже кашель становится постоянным, появляется в ночное время. Во время кашля начинает отходить небольшое количество мокроты;- Боли за грудиной, которые появляются или усиливаются при вдохе. Чтобы не допустить усиления болевых ощущений, больные осознанно ограничивают глубину дыхательных движений, что делает дыхание поверхностным и усиливает признаки гипоксии.
В связи с неспецифичными проявлениями, постепенным нарастанием симптоматики и затяжным течением пневмоцистную пневмонию часто определяют уже в запущенной форме.
Объективно определяется потеря веса, бледность кожных покровов с синюшностью носогубного треугольника, кожи пальцев ног и рук, учащение пульса. При пальпации кожи грудной клетки можно определить подкожную эмфизему (скопление воздуха в подкожной жировой клетчатке).
 При выраженном иммунодефицитном состоянии наблюдается генерализация пневмоцистной инфекции — очаги с пенным содержимым образуются в печени, почках, сердце, центральной нервной системе и других органах, куда пневмоцисты попадают гематогенным (через кровь), лимфогенным (по лимфатическим сосудам) или контактным путем (с легких на соседние органы).
При выраженном иммунодефицитном состоянии наблюдается генерализация пневмоцистной инфекции — очаги с пенным содержимым образуются в печени, почках, сердце, центральной нервной системе и других органах, куда пневмоцисты попадают гематогенным (через кровь), лимфогенным (по лимфатическим сосудам) или контактным путем (с легких на соседние органы).
При аускультации грудной клетки над легкими могут выслушиваться хрипы (сухие, позже — влажные). Крепитация, характерная для пневмококкового воспаления легких, при аускультации пневмоцистозных легких выслушивается редко, поэтому часто вводит в заблуждение терапевтов.
Для диагностики пневмоцистной пневмонии при ВИЧ-инфекции применяют:
- общий анализ крови;
- биохимический анализ крови (газовый состав, лактатдегидрогеназа);
- рентгенографию;
- микроскопию мокроты или промывных вод бронхов (пневмоцисты обнаруживаются редко);
- иммунологическое исследование крови (выявление антител к пневмоцистам в крови) — иммунофорез, ИФА (иммуноферментный анализ);
- иммунологический анализ мокроты (обнаружение антигенов пневмоцист в материале) — РИФ (реакция иммунофлуоресценции), ПЦР (полимеразная цепная реакция).
 В общем анализе крови обнаруживаются неспецифические признаки острого воспаления и общего истощения:
В общем анализе крови обнаруживаются неспецифические признаки острого воспаления и общего истощения:
- анемия;
- повышение общего количества лейкоцитов (до 20-50×109/л);
- повышение количества эозинофилов (до 15-25%);
- повышение СОЭ (до 50 мм/ч и более).
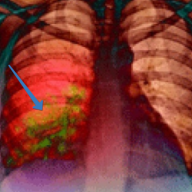
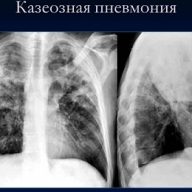
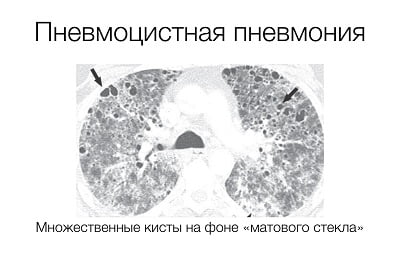
На рентгенограмме при пневмоцистном воспалении легких обнаруживаются:
- усиление легочного рисунка от корней к периферии;
- очаги повышенной воздушности;
- смазанность легочного рисунка — «симптом матовых стекол», «симптом хлопьев снега».
Постановка диагноза пневмоцистной пневмонии весьма затруднительна, поскольку при этой патологии нет специфичных симптомов.
На этот диагноз при ВИЧ-инфекции наталкивает только:
- несоответствие аускультативной картины тяжести дыхательной недостаточности;
- рентгенологические признаки;
- уровень CD4+ лимфоцитов в крови (˂ 200 клеток в мкл).
Хорошим диагностическим критерием являются иммунологические методы исследования крови и мокроты.
к оглавлению ↑Лечение и профилактика заболевания
Лечение ВИЧ-инфицированных больных с пневмоцистной пневмонией проводят исключительно в боксах или полубоксах, чтобы минимизировать контакт этих больных с другими пациентами или родственниками.
 Основным направлением в лечении этих пневмоний у ВИЧ-инфицированных являются антибактериальные препараты, обладающие свойством подавлять размножение пневмоцист:
Основным направлением в лечении этих пневмоний у ВИЧ-инфицированных являются антибактериальные препараты, обладающие свойством подавлять размножение пневмоцист:
- Бактрим или Бисептол (комбинация сульфаметоксазола и триметоприма), которые блокируют ферменты системы фолиевой кислоты у микроорганизмов.
- Пентамидин, который повреждает репродуктивную систему пневмоцист.
Эти препараты являются высокотоксичными:
- нарушают функцию печени и поджелудочной железы;
- угнетают кроветворение;
- могут снижать уровень кальция и повышать содержание азотистых веществ в крови;
- влияют на уровень глюкозы в крови.
Доказано, что эти препараты способны потенцировать действие друг друга, поэтому их нельзя назначать совместно.
Сначала назначается одно из указанных лекарственных средств, но если по истечению недели положительной динамики не наблюдается — его заменяют другим.
 В последнее время в лечении ВИЧ-ассоциированной пневмоцистной пневмонии отдают предпочтение препарату ДФМО (дифторметилорнитину). Это лекарственное средство, кроме влияния на размножение пневмоцист, также препятствует размножению вирусов, в том числе ВИЧ. Лечение этим препаратом должно быть длительным (не менее 8 недель).
В последнее время в лечении ВИЧ-ассоциированной пневмоцистной пневмонии отдают предпочтение препарату ДФМО (дифторметилорнитину). Это лекарственное средство, кроме влияния на размножение пневмоцист, также препятствует размножению вирусов, в том числе ВИЧ. Лечение этим препаратом должно быть длительным (не менее 8 недель).
Прогноз при пневмоцистной пневмонии у ВИЧ-инфицированных при отсутствии соответствующего лечения неблагоприятный: больные в 100% случаев погибают. Если диагноз был установлен вовремя, то пневмоцистная пневмония у пациентов с ВИЧ-инфекцией протекает относительно благоприятно. Так, при своевременно начатом лечении летальность пациентов снижается до 25%, при позднем лечении — до 40%.
Намного хуже прогноз при рецидиве пневмоцистной пневмонии, поскольку часто у пациентов развиваются сильные побочные реакции на Пентамидин и Бактрим. Летальность при рецидивах увеличивается до 60%.
Чтобы пневмоцистная пневмония не возникла, ВИЧ-инфицированным пациентам с низким количеством CD4+ лимфоцитов проводят химиопрофилактику. Различают первичную и вторичную химиопрофилактику у таких пациентов:
 Первичная химиопрофилактика назначается при уровне CD4+ лимфоцитов менее 200 клеток в мкл. Больным с четвертой стадией ВИЧ-инфекции (стадией развернутого СПИДа) химиопрофилактику назначают пожизненно.
Первичная химиопрофилактика назначается при уровне CD4+ лимфоцитов менее 200 клеток в мкл. Больным с четвертой стадией ВИЧ-инфекции (стадией развернутого СПИДа) химиопрофилактику назначают пожизненно.- Вторичная химиопрофилактика предусматривает назначение препаратов для предупреждения рецидива пневмоцистоза.
Кроме медикаментозной профилактики, ВИЧ-инфицированным пациентам следует также соблюдать и другие меры предосторожности:
- повысить количество белковой пищи в своем рационе;
- часто проветривать и ежедневно проводить влажную уборку жилых помещений;
- регулярно обследоваться у врача, сообщать ему о малейших изменениях в состоянии здоровья.
Пневмоцистная пневмония, как и другие ВИЧ-ассоциированные заболевания, часто является причиной смерти ВИЧ-инфицированных пациентов.
Только четкое выполнение всех рекомендаций врача-спидолога, регулярное обследование и лечение возникающих заболеваний могут продлить жизнь пациента с ВИЧ-инфекцией и улучшить ее качество.