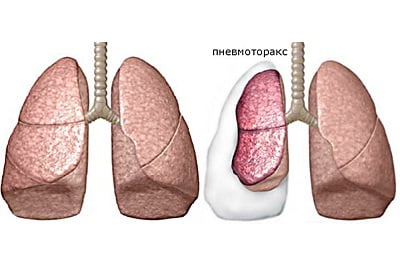
Скопление воздуха или газа в полости, образованной листками плевры, называется пневмотораксом. Название спонтанного пневмоторакса говорит само за себя: это патология, которая возникает самопроизвольно, без видимых внешних причин.
Это заболевание чаще поражает мужчин в молодом возрасте, имеющих худощавое телосложение и большой стаж курения. Частоту этой патологии среди мужчин и женщин в возрасте 20-40 лет можно соотнести как 3:1.
Причины возникновения спонтанных пневмотораксов у взрослых и детей
Спонтанные пневмотораксы делят на:
 первичные, которые возникают у пациентов без хронической патологии легких;
первичные, которые возникают у пациентов без хронической патологии легких;- вторичные, которые появляются при имеющихся легочных заболеваниях.
В каждом пятом случае первичного спонтанного пневмоторакса установить причину заболевания не удается. В остальных 80% случаев такие патологические состояния развиваются на фоне буллезной эмфиземы легких.
Буллезная эмфизема является патологией легких, при которой стенок альвеол чрезмерно растягиваются с формированием булл — пузырчатых образований в легочной ткани.
Причины спонтанного пневмоторакса до конца не установлены, но выявлены факторы, которые способствует возникновению буллезной эмфиземы:
- хронические болезни бронхов и легких (бронхоэктатическая болезнь, пневмокониоз, пневмосклероз, бронхиальная астма);
- большой стаж курения;
- легочная форма туберкулеза;
- расстройства кровообращения в малом круге;
- генетические патологии (врожденный дефицит альфа-1-антитрипсина);
- неблагоприятные экологические условия мест проживания (загрязнения воздуха выбросами промышленных предприятий, выхлопными газами);
- вредные условия труда (работа в условиях охлаждающего микроклимата, взвеси пыли и вредных веществ в воздухе).
К заболеваниям и состояниям, которые могут вызвать возникновение вторичного спонтанного пневмоторакса, относят:
- Хронические патологии органов дыхания (обструктивные заболевания легких и бронхов, муковисцидоз).
 Инфекции легких (абсцедирующие пневмонии, абсцессы).
Инфекции легких (абсцедирующие пневмонии, абсцессы).- Болезни интерстиция легочной ткани (фиброз, саркоидоз, пневмосклероз).
- Системные болезни (системную склеродермию, полимиозит и дерматомиозит).
- Гормональные нарушения в предклиматерическом возрасте у женщин.
- Онкологические заболевания в легких (саркому).
Попавший в полость плевры воздух коллабирует (сжимает) легкое, вызывая дыхательные расстройства, и оттесняет сердце и крупные сосуды, приводя к гемодинамическим нарушениям. В тяжелых случаях расстройства дыхания и кровообращения настолько выражены, что для коррекции требуется неотложная помощь.
Спонтанный пневмоторакс у детей может возникнуть по следующим причинам:
 врожденные пороки развития органов дыхательной системы;
врожденные пороки развития органов дыхательной системы;- разрыв буллы или кисты;
- инфекционные заболевания в легких (стафилококковая пневмония);
- эмболия воздухоносных путей околоплодными водами;
- физические нагрузки.
Анатомические особенности строения дыхательной системы у детей приводит к коллапсу легкого быстрее, чем у взрослых, а смещение органов средостения в противоположную сторону у детей происходит при меньшем объеме скопившегося воздуха.
В результате этого у детей чаще возникают перегиб крупных сосудов, нарушение кровообращения и развитие плевропульмонального шока, что может быстро привести к летальному исходу.
к оглавлению ↑Клинические проявления при осмотре
Клинические симптомы спонтанного пневмоторакса обычно характерны для этого состояния, поэтому позволяют хирургу быстро поставить предварительный диагноз по результатам осмотра и физикального обследования.
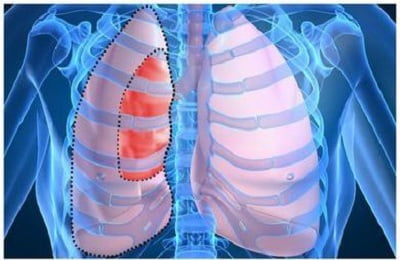 Возникновение и выраженность клиники при пневмотораксе имеет прямую зависимость от:
Возникновение и выраженность клиники при пневмотораксе имеет прямую зависимость от:
- объема скопившегося воздуха в межплевральном пространстве;
- наличия свища между полостью плевры и внешней воздушной средой (открытый, закрытый или клапанный пневмоторакс);
- степени сжатия легкого.
Спонтанный пневмоторакс сопровождается следующими симптомами:
- болью с пораженной стороны груди. Это первый признак, появляющийся у взрослых. Боли появляется внезапно и чаще локализуется в верхней части грудной клетки. В 20% случаев отмечается ее распространение (иррадиация) в шею или руку. Характер и интенсивность болевых ощущений зависит от скорости и объема поступления воздуха, наличия спаек в полости плевры;
- одышкой (наблюдается у 80% больных). Этот признак появляется вместе с болью или сразу после нее. Одышка также может быть разной степени выраженности и зависит от скорости сжатия легкого, функционального состояния второго легкого и кровообращения;
 сухой кашель. Этот симптом непостоянен (определяется в 1/3 случаев) и связан с раздражением воздухом рецепторов в плевре. Выделение мокроты во время приступа кашля свидетельствует о наличии у больного воспалительной патологии в бронхах или легких;
сухой кашель. Этот симптом непостоянен (определяется в 1/3 случаев) и связан с раздражением воздухом рецепторов в плевре. Выделение мокроты во время приступа кашля свидетельствует о наличии у больного воспалительной патологии в бронхах или легких;- сердцебиение. Возникает при быстром коллапсе легкого и обусловлено перегрузкой правых отделов сердца;
- бледность кожных покровов, посинение пальцев. Появляется вследствие выраженных гемодинамических нарушений;
- повышение температуры тела в первые часы или дни заболевания. Является реактивным защитным механизмом, определяется у каждого третьего пациента;
- слабость, недомогание, незначительное повышение температуры, боли в эпигастральной области не являются постоянными, поэтому рассматриваются медиками как закономерные сопутствующие симптомы.
По выраженности дыхательной недостаточности у пациента выделяют четыре степени:
-
Легкая:
- частота дыхания — л до 25 в минуту;
- тахикардия — 100-110 ударов в минуту;
- оксигемоглобин в крови — снижение до 90-92%;
- реакция крови (рН) — 7,35-7,30;
- объем форсированного выдоха за первую секунду (ОФВ1) — 70% от нормы.
-
Средняя:
 частота дыхания — 30-35 в минуту;
частота дыхания — 30-35 в минуту;- тахикардия — 120-140 ударов в минуту;
- оксигемоглобин в крови — снижение до 81-90%;
- рН крови — 7,25;
- ОФВ1 — 50-70% от нормы.
-
Тяжелая:
- частота дыхания — свыше 35 в минуту;
- тахикардия — 140-180 ударов в минуту;
- оксигемоглобин в крови — снижение до 75-80%;
- рН крови — 7,15-7,20;
- ОФВ1 — менее 1/2 нормы.
- Крайне тяжелая (агональная) — гипоксическая кома.
По характеру течения патологического состояния различают:
 Стремительное течение (редко);
Стремительное течение (редко);- Типичное течение (80% случаев), которое характеризуется внезапным началом и быстрым нарастанием симптоматики;
- Латентное (скрытое) течение (20% случаев), проявляющееся постепенным появлением симптомов.
При стремительном течении патологии у пациентов одновременно появляются интенсивные боли в груди, от которой некоторые пациенты могут терять сознание, и выраженная одышка.
Пациенты бледнеют, на коже появляется холодным липкий пот. Больные встревожены, возбуждены.
Чтобы уменьшить амплитуду дыхательных движений, пациенты принимают вынужденное положение: сидя с наклоном в сторону пневмоторакса или лежа на больном боку. Клиническая симптоматика продолжает нарастать, к симптомам коллапса присоединяются признаки вторичного инфицирования плевры.
При типичном течении спонтанного пневмоторакса умеренного объема первой появляется боль. Вслед за болью нарастает одышка. Пациент не в состоянии сделать глубокий вдох.
 В течение последующего часа интенсивность болевых ощущений уменьшается, а состояние больного улучшается. Впоследствии пациенты отмечают чувство нехватки воздуха при физической нагрузке. Общее состояние больных остается удовлетворительным.
В течение последующего часа интенсивность болевых ощущений уменьшается, а состояние больного улучшается. Впоследствии пациенты отмечают чувство нехватки воздуха при физической нагрузке. Общее состояние больных остается удовлетворительным.
При скрытом течении спонтанного пневмоторакса клиника может не замечатся пациентами, потому что проявляется только в виде покалываний в груди и незначительной одышки. Такие пневмотораксы обнаруживаются преимущественно случайно при плановой флюорографии или рентгенографии.
к оглавлению ↑Признаки при физикальном обследовании
При проведении физикального обследования пациентов обращает на себя внимание характерное положение больного. Чтобы уменьшить амплитуду движений грудной клетки, пациенты находятся в положении сидя, наклоняясь в сторону поражения, или лежа на больном боку.
 Объективно обнаруживается увеличение окружности грудной клетки с выбуханием мышц в межреберных промежутках на стороне поражения. Шейные вены вздуваются. У худощавых мужчин на пострадавшей половине грудной клетки может определяться более высокое расположение соска, что связано с рефлекторным спазмом грудной мышцы на этой стороне.
Объективно обнаруживается увеличение окружности грудной клетки с выбуханием мышц в межреберных промежутках на стороне поражения. Шейные вены вздуваются. У худощавых мужчин на пострадавшей половине грудной клетки может определяться более высокое расположение соска, что связано с рефлекторным спазмом грудной мышцы на этой стороне.
При пальпации на пораженной стороне определяется ослабление дрожания голоса. При клапанном пневмотораксе во время пальпации ощущается хруст (крепитация) жировой клетчатки под кожей груди и шеи.
При перкуссии определяется громкий коробочный звук (тимпанит). Он может быть разным по интенсивности, что зависит от количества воздуха, скопившегося в полости плевры, и степени сжатия легкого.
При аускультации выслушивается отсутствие везикулярного дыхания и других дыхательных шумов (мелко- и крупнопузырчатых хрипов). Определяется сдвиг сердечных шумов в здоровую сторону.
Основными симптомами наличия воздуха в межплевральном пространстве у детей не имеют кардинальных отличий от таковых у взрослых:
 сильная боль;
сильная боль;- выраженная одышка;
- синюшность кожи пальцев;
- сухой кашель;
- возбуждение.
Дети при болевых ощущениях, как правило, начинают плакать или кричать, избегают осмотра и физикального обследования. Эти особенности психики детей требуют от врача терпеливости и установления доверительных отношений с ребенком и его родителями.
к оглавлению ↑Дополнительные методы исследования
Диагностика спонтанного пневмоторакса при типичной клинической картине не представляет трудностей, но у каждого пятого пациента отмечается стертое или бессимптомное течение заболевания.
Для постановки диагноза или его уточнения после первичного осмотра назначают дополнительные диагностические методы:
 рентгенографию органов грудной клетки;
рентгенографию органов грудной клетки;- исследование газов крови;
- ультразвуковое исследование;
- электрокардиограмму;
- компьютерную томографию.
Стандартное рентгенологическое исследование органов грудной полости является общедоступным и основным диагностическим методом для подтверждения диагноза. Проведение компьютерной томографии при этой патологии считается избыточным и применяется редко.
к оглавлению ↑Результаты дополнительных диагностических методов позволяют установить объем воздуха в полости плевры, степень сжатия легкого, состояние органов средостения, наличие осложнений или провести дифференциальную диагностику.
Первая помощь и лечение
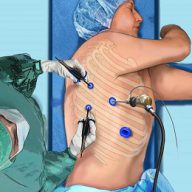
Больной с подозрением на спонтанный пневмоторакс или с установленным диагнозом подлежит немедленной госпитализации в общехирургический стационар или торакальное отделение (по возможности).
 Основными задачами первой хирургической помощи таким пациентам являются:
Основными задачами первой хирургической помощи таким пациентам являются:
- быстрая, безопасная и эффективная диагностика патологии легкого;
- раскрытие легкого в кратчайшие сроки и возобновление его дыхательной функции путем пассивного дренажа плевральной полости;
- обоснование лечебной тактики.
Тактика хирургического лечения спонтанного пневмоторакса должна соответствовать принципу поэтапного увеличения инвазивности:
- Динамическое наблюдение, покой и кислородотерапия.
-
Методы «малой хирургии»:
- пунктирование плеврального пространства;
- дренаж плеврального пространства (пассивный или активный);
- дренирование полости плевры с закрытым химическим плевродезом (спаиванием листков плевры).
-
 Оперативное лечение:
Оперативное лечение:- торакотомия с резекцией легкого;
- видеоассистированная торакоскопическая резекция легкого из мини-доступа (ВАТС-резекция);
- торакоскопическая резекция легкого.
Переход к каждому последующему этапу лечения должен выполняться обоснованно.
При незначительном количестве воздуха при спонтанном пневмотораксе ограничиваются наблюдением и оксигенотерапией. Показанием к неоперативному лечению является малый коллапс легкого (не более 20%).
С помощью кислородотерапии достигают повышения оксигенации крови и уменьшения признаков дыхательной недостаточности. Недостатком консервативного метода является высокая частота рецидивирования: повторные пневмотораксы после консервативного лечения наблюдаются у 30% пациентов в течение первого года после первого случая.
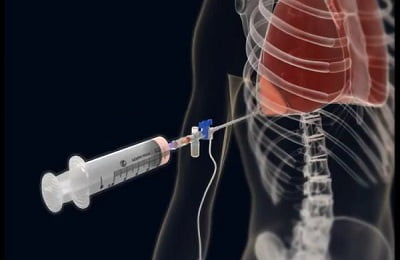 Пункция межплевральной полости проводится для эвакуации имеющегося в плевральном пространстве воздуха. После проведения пункции необходимо проводить контрольное рентгенологическое или ультразвуковое исследование.
Пункция межплевральной полости проводится для эвакуации имеющегося в плевральном пространстве воздуха. После проведения пункции необходимо проводить контрольное рентгенологическое или ультразвуковое исследование.
При значительном скоплении воздуха в полости плевры устанавливают дренаж. Дренирование с активной эвакуацией воздуха является стандартом оказания ургентной хирургической помощи при спонтанном пневмотораксе.
Дренирование с активным отсасыванием позволяет:
- быстро удалить воздух;
- достичь раскрытия легкого;
- предупредить или купировать респираторно-гемодинамические нарушения.
Оперативные вмешательства проводятся только при наличии определенных показаний, которыми являются:
- неэффективность малоинвазивных манипуляций;
 сопутствующее кровотечение в плевральной полости;
сопутствующее кровотечение в плевральной полости;- рецидив;
- возникновение патологии у людей, работа которых связана с перепадами атмосферного давления (поднятие на высоту, погружение под воду);
- двусторонний пневмоторакс;
- открытый или клапанный пневмоторакс.
Операции при спонтанном пневмотораксе бывают видеоторакоскопическими и с открытым (торакотомическим) доступом.
Видеоторакоскопические операции являются более предпочтительным видом оперативных вмешательств, потому что:
- являются менее травматичными;
- обеспечивают лучший обзор структур грудной полости;
- снижают вероятность гнойно-воспалительных послеоперационных осложнений;
- способствуют ранней активизации больного;
- уменьшают длительность послеоперационного периода;
- являются менее затратными для государства и пациента;
- имеют хороший косметический эффект.
 Принципы лечения спонтанных пневмотораксов у детей такие же, как и у взрослых.
Принципы лечения спонтанных пневмотораксов у детей такие же, как и у взрослых.
Прогноз для здоровья и жизни пациентов при своевременной диагностике спонтанного пневмоторакса и проведении адекватного лечения вполне благоприятный. Чем быстрее оказана неотложная помощь при спонтанном пневмотораксе, тем быстрее расправится легкое, и, соответственно, быстрее исчезнут симптомы дыхательной и сердечно-сосудистой недостаточности.
Выполнение врачебных рекомендаций после выписки пациентов из стационара повышают благоприятность прогноза.